Nosotres nos cuidamos mutuamente
Una guía por y para las comunidades de raza negra, indígenas, latinas, de color y LGBTQ sobre cómo comprender y sobrevivir la pandemia del COVID-19
Forward Together trabajó con nuestres colegas del Comité de Practicantes y Residentes y Last Mile para crear la guía «Nosotres nos cuidamos mutuamente», con el propósito de reconocer las estructuras desiguales e inseguras que debemos enfrentar y resolver todos los días cuando buscamos servicios de salud. Esta guía está diseñada por y para nuestras comunidades con el propósito de ayudar a cuidarnos mutuamente durante la pandemia y ayudarnos a todes a obtener la mejor atención posible si cualquiera de nosotres o cualquiera de nuestros seres queridos llegara a enfermarse de COVID-19.
English | Español
Introducción
Hay muchas cosas que aún desconocemos del nuevo virus que causa el COVID-19. Sabemos que las injusticias sistémicas continúan, ahora en combinación con el COVID-19, perjudicando y matando a las comunidades de color, las personas de bajos recursos, las comunidades que hacen un trabajo particular y viven en entornos particulares, les inmigrantes y las personas cuir y trans. Elaboramos esta guía para reconocer las estructuras e instituciones desiguales e inseguras con las que las personas de color, les inmigrantes, los pueblos indígenas y las personas cuir y trans se relacionan todos los días y para brindar el apoyo necesario en ese contexto. A medida que el país vuelve a abrirse y durante la pandemia, esta información es fundamental para nuestras comunidades.
Esta guía está diseñada por y para nuestras comunidades con el propósito de ayudar a cuidarnos mutuamente durante la pandemia, entender y difundir información actualizada importante sobre el COVID-19, y para ayudarnos a todes a obtener la mejor atención médica posible para nosotres o cualquiera de nuestros seres queridos si nos enfermamos de COVID-19. Si mantienes esta información a mano y nos das tu opinión sobre la guía, ayudas a que el mundo sea más seguro para todes nosotres.
Las tres normas más importantes: ¡MAD! (Mascarilla + Aire + Distancia)
 ¡Mascarilla! Usa una mascarilla que cubra completamente tu boca y nariz.
¡Mascarilla! Usa una mascarilla que cubra completamente tu boca y nariz. ¡Aire! Mantenga fresco el aire de ambientes interiores. Abra las ventanas para que el aire exterior fluya a través del espacio.
¡Aire! Mantenga fresco el aire de ambientes interiores. Abra las ventanas para que el aire exterior fluya a través del espacio. ¡Distancia! Manténgase al menos a dos metros (seis pies) de distancia de las demás personas. Usted corre un mayor riesgo de contraer el COVID-19 si trabaja en ambientes interiores o vive en una casa o edificio con múltiples ocupantes.
¡Distancia! Manténgase al menos a dos metros (seis pies) de distancia de las demás personas. Usted corre un mayor riesgo de contraer el COVID-19 si trabaja en ambientes interiores o vive en una casa o edificio con múltiples ocupantes.
El nuevo coronavirus está afectando a las personas de raza negra, indígenas, latinas, inmigrantes indocumentadas, cuir y trans de diferentes maneras en comparación con las comunidades blancas heteronormativas, así como a través y dentro de nuestras propias comunidades. Podemos ver la primera diferencia en las tasas desproporcionadas de infección y mortalidad que nuestras comunidades están sufriendo durante la pandemia en comparación con las personas blancas. La injusticia sistémica en nuestra sociedad continúa creando un mayor riesgo general de complicaciones de salud para nuestra gente, ahora también como resultado del COVID-19. Nuestras comunidades tienen más probabilidades de verse empujadas y atrapadas por la pobreza, y de que se les niegue el acceso a servicios de salud adecuados, licencias por enfermedad pagadas y necesidades básicas — y estos daños y abusos contra nosotres han aumentado durante esta pandemia—.Si bien nuestras comunidades comparten características que colectivamente nos convierten en objeto del racismo, el colonialismo y la xenofobia, también enfrentamos dificultades únicas para mantenernos a salvo durante una pandemia global. Para limitar el daño que enfrentamos, es importante comprender las formas específicas en que esta enfermedad interactúa con la injusticia sistémica y afecta a nuestras comunidades que, aunque sean distintas, se interconectan.

Debido al racismo sistémico, y la supremacía blanca, profundos y generalizados en los servicios sociales y las instituciones públicas y privadas, las personas de raza negra y las personas latinas tienen una probabilidad tres veces más alta de infectarse y ser hospitalizadas en comparación con las personas blancas y casi el doble de probabilidad de morir a causa del virus, a diferencia de las personas blancas. Eso significa que, por cada 10 pacientes blanques que son hospitalizades por COVID-19, 30 pacientes de raza negra y 30 latines son hospitalizades.
Mientras las tasas de infección de COVID-19 para los pueblos indígenas varían ampliamente entre las diferentes reservas de personas nativas americanas, el impacto histórico y actual del colonialismo y el genocidio continúa causando un daño mayor a las comunidades indígenas en general. Algunas reservas tienen tasas de infección mucho mayores que la población general de EE. UU. En Nuevo México, las personas indígenas constituyen alrededor del 10% de la población del estado, pero más del 55% de los casos de COVID-19. 2
El gobierno no ha recopilado datos detallados sobre las personas LGBTQ y el COVID-19. Por lo tanto, es difícil comprender realmente la magnitud del problema que atraviesan las personas LGBTQ. Sí sabemos que el COVID-19 es particularmente peligroso para les adultes LGBTQ. Los sistemas sociales y de salud inseguros y dañinos han contribuido por mucho tiempo a las altas tasas de condiciones crónicas como enfermedades cardiovasculares, obesidad, cáncer y VIH/SIDA en las comunidades LGBTQ. Cuando se combinan con el COVID-19, estas condiciones de salud preexistentes ponen a las comunidades LGBTQ en mayor riesgo. También sabemos que el COVID-19, en combinación con la discriminación y el aislamiento, tiene serias implicaciones para les jóvenes LGBTQ y su salud mental.3
Me dio COVID-19 en abril de este año. Empecé a tener dificultad para respirar, pero no le presté atención. Me estaba quedando sin aliento, incluso con un corto paseo hasta mi vehículo. Cuando hablaba, sonaba como si estuviera en medio de un ataque de asma. Tiendo a pasar por alto mi salud cuando las cosas se ponen difíciles, pero mis síntomas eran tan graves que finalmente llamé a mi médico. Tan pronto escuchó mis sibilancias, me indicó que fuera a la sala de emergencias. Hasta ese momento, no me había tomado mis síntomas en serio, y la urgencia en su voz finalmente me dio permiso para hacer de mi salud una prioridad. Cuando llegué al hospital, me llevaron, me hicieron una prueba y me hicieron una radiografía. Afortunadamente, no necesité que me hospitalizaran. Me dieron de alta y pasé las siguientes semanas en cuarentena en mi casa, tratando de no transmitirle el virus a mi familia.
El coronavirus debe tomarse en serio. Les insto a que no esperen hasta que sus síntomas sean tan graves, como en mi caso, que apenas puedan respirar.
Las personas que venimos de comunidades negras, latinas, indígenas, inmigrantes, LGBTQ o de bajos recursos, tendemos a posponer nuestra atención médica. Eso podría deberse a falta de acceso a atención, experiencias negativas pasadas con profesionales médicos o desconfianza en el sistema de salud. Todas esas respuestas son comprensibles dadas nuestras historias y experiencias individuales en torno a nuestros servicios de salud. Pero el coronavirus debe tomarse en serio. Les insto a que no esperes hasta que sus síntomas sean tan graves, como en mi caso, que apenas puedan respirar. Si tienes síntomas, hazte una prueba lo antes posible y comunícate con une trabajadore de servicios de la salud para ver qué pasos debes seguir para cuidarte. Esta pandemia está teniendo el peor impacto en nuestras comunidades, y tenemos que hacer de nuestra salud una máxima prioridad si queremos sobrevivir a esta pandemia.
Las recientes políticas antiinmigrantes han aumentado el nivel de temor en las comunidades indocumentadas sobre su capacidad para acceder a los servicios de salud y otros programas de ayuda social necesarios. Si les trabajadores esenciales indocumentades, como trabajadores agrícolas y de fábricas, revelan que tienen COVID-19, esto puede aumentar tanto el miedo como las experiencias reales de represalias e, incluso deportación. Para manejar estas dificultades, las personas indocumentadas a menudo no reciben los servicios de salud que merecen. Las personas inmigrantes indocumentadas en los centros de detención enfrentan un riesgo aún mayor que la población en general. La propagación del COVID-19 es inevitable en un sistema que alberga a decenas de miles de personas en condiciones inhumanas. En agosto de 2020, el Servicio de Inmigración y Control de Aduanas de EE. UU. (ICE, por sus siglas en inglés) informó que cerca de 1,000 personas en una población de más
de 21,000 detenides habían dado positivo a COVID-19.4 También informó que, desde el inicio de las pruebas en febrero de 2020, cinco personas habían muerto mientras estaban bajo custodia de ICE, luego de dar positivo a COVID-19.5
Entonces, ¿por qué estamos sufriendo un impacto y una pérdida mayores? Aunque condiciones de salud preexistentes y otros factores que operan a nivel individual sí contribuyen a peores resultados de salud, ante la presencia de una infección de COVID-19, la injusticia sistémica crea y agrava estos factores.
- La población LGBTQ usa tabaco en proporciones 50% más altas que la
población general, y ha sido bien documentado que la industria tabacalera se ha dirigido agresivamente a las comunidades LGBTQ desde mediados de la década de 1990.6 Debido a que el COVID-19 es una enfermedad respiratoria, les fumadores son particularmente vulnerables. - La población LGBTQ también tiene tasas más altas de cáncer y VIH, lo cual puede hacer que el sistema inmunitario de una persona sea más vulnerable al COVID-19. Sin embargo, estas tasas más altas de cáncer y VIH son catalizadas por injusticias que van desde la discriminación hasta la privación de los derechos de las personas a recibir servicios de salud integrales, y hasta una falta de investigación adecuada sobre los impactos de estas injusticias en estos grupos.7, 8
- Los pueblos indígenas tienen una probabilidad tres veces más alta de ser diagnosticados con diabetes en comparación con la población general, 9 y esta situación está directamente relacionada con los traumas y la opresión histórica y actual. 10 La diabetes es una característica clave de pacientes con COVID-19.
- La diabetes, la hipertensión y el asma están asociados con un mayor riesgo de muerte por COVID-19. Las personas afroamericanas de raza negra sufren todas estas enfermedades en mayor proporción que las personas blancas, 11 tanto por el racismo en el sistema de salud como por el racismo en todo nuestro país. 12
Además, les investigadores han hallado que, incluso si pudiéramos usar una varita mágica y corregir estadísticamente los datos acerca de estas condiciones crónicas de salud en individuos, nuestras comunidades todavía tienen probabilidades más altas de sufrir resultados de salud adversos. Hay más en estas diferencias que nuestros comportamientos individuales en respuesta a sistemas inseguros. Existen razones fundacionales y estructurales que ayudan a explicar las diferencias en los resultados de salud —historias de esclavitud, colonización y opresión, el robo de la riqueza de nuestras comunidades, la negación de acceso a servicios de salud y alimentos saludables, la contaminación de nuestros vecindarios y nuestro desplazamiento hacia condiciones peligrosas de vida y de trabajo—. Esta pandemia ha expuesto las inequidades profundas que causan tanto condiciones de salud a nivel individual como trauma y pérdida por COVID-19 a nivel comunitario. Las injusticias sistémicas también crean y agravan factores de salud a nivel sistémico, como vivienda, empleo y acceso a servicios de salud, que están matando y perjudicando a nuestras comunidades.
Vivienda. Los hogares saludables promueven una buena salud física y mental. Durante la pandemia del COVID-19, la vivienda deficiente, la vivienda multigeneracional, los problemas de hacinamiento y la falta de viviendas asequibles pueden provocar infecciones respiratorias, angustia psicológica y una salud pobre en general.
- Debido a la injusticia en la vivienda, las personas de raza negra y latinas tienen probabilidades más altas de vivir en áreas que sufren brotes. Debido a la discriminación en los alquileres, las personas de raza negra tienen que navegar el hacinamiento en sus comunidades y tienen el doble de probabilidades que las personas blancas de vivir en viviendas más pequeñas entre tres o más generaciones, como abueles que viven con hijes y nietes.13 Estos arreglos en los hogares hacen que el distanciamiento físico y
el aislamiento social sean muy poco prácticos. - A los pueblos indígenas a menudo se les niega el acceso a sistemas completos de plomería en sus hogares. Con la enfatización del lavado de manos como una medida importante para prevenir el contagio durante la pandemia, este desequilibrio en la infraestructura puede poner a los pueblos indígenas en mayor riesgo durante la crisis del COVID-19.
- Debido al estigma social, el aislamiento, la discriminación en el hogar y otros determinantes sociales negativos, les jóvenes LGBTQ tienen probabilidades 120% más altas de ser empujades hacia una situación de calle o sin hogar en comparación con les jóvenes no son LGBTQ. Más allá de un refugio, muches dependen de los alimentos y recursos proporcionados por escuelas públicas y agencias de bienestar infantil. Debido al cierre generalizado de escuelas como resultado del COVID-19, los jóvenes LGBTQ también corren el riesgo de perder el acceso a las necesidades básicas que las escuelas proporcionan.
- Muchas familias inmigrantes de ingresos bajos y moderados que pueden usar o calificar para la asistencia de vivienda federal, se han visto afectadas por la regulación de carga pública implementada por la administración de Trump. En Texas, algunas personas inmigrantes indocumentadas se desalojaron a sí mismas de apartamentos que ya no podían pagar por temor a represalias. 14 Con muches trabajadores perdiendo sus puestos de trabajo, cada vez más inmigrantes recurren a sus familiares y se quedan en espacios hacinados durante esta pandemia.
Empleo. El empleo tiene beneficios sociales, psicológicos y económicos que pueden mejorar la salud. A menudo proporciona beneficios importantes como seguro de salud, licencia por enfermedad pagada y licencia por maternidad/paternidad. Sin embargo, las comunidades de raza negra, latinas e inmigrantes han sido empujadas históricamente de manera desproporcionada hacia trabajos que ahora aumentan su exposición al virus y es más probable que lo transmitan a nuestras familias y comunidades. Muchos de estos trabajos, si bien son necesarios para el funcionamiento de nuestra sociedad, no ofrecen beneficios adecuados de salud y planificación familiar o, incluso, de ningún tipo.
- Las personas de raza negra y latinas tienen muchas más probabilidades de estar en trabajos de primera línea, como en supermercados, bodegas y farmacias, transporte público, camiones, servicio postal, servicios de salud, cuidado infantil y servicios sociales 15 donde se pueden encontrar con personas con COVID-19. Si bien estes trabajadores tal vez están de alguna forma más protegides contra la pérdida de empleo, sus trabajos en sí les expone más que a otros grupos a contraer el COVID-19.
- Muchas mujeres de color trabajan en empleos particulares que se consideran esenciales, lo que coloca también a este grupo en un mayor riesgo a enfermarse. Además, las mujeres de color con frecuencia han sido empujadas específicamente hacia el trabajo del hogar, el cual no cuenta con seguridad laboral y que ahora, en su mayoría, no se está haciendo debido a la pandemia.
- Solo 20 estados y D.C. tienen leyes que prohíben explícitamente la discriminación basada en la orientación sexual y la identidad de género. Solo una de cada cinco empresas estadounidenses ofreció licencias familiares pagadospagadas a los empleados LGBT. 16
- Se estima que seis millones de personas inmigrantes no detenidas e indocumentadas están trabajando en la primera línea de la crisis 17 como trabajadores esenciales. A pesar
de que también es más probable que trabajen en empleos que han sufrido una alta tasa
de suspensiones o despidos (trabajadoras del hogar, niñeras), estes trabajadores se
han quedado fuera de toda asistencia económica del gobierno federal. Las personas
inmigrantes indocumentadas también tienen menos probabilidad de tener acceso a
redes de programas de ayuda social, en comparación con otras personas de bajos
ingresos en los Estados Unidos.
La atención médica y el acceso a servicios de salud. Los servicios de salud en sí y la capacidad de acceder a ellos son claras ventajas para obtener resultados de salud positivos durante una pandemia. Sin embargo, a las personas que la necesitan, la atención médica a menudo se les niega o está fuera de su alcance. Además de los lineamientos y las leyes federales, existe una amplia gama de discriminación y violencia que vivimos todos los días y que afecta nuestra capacidad de tener servicios de salud adecuados y acceso a apoyo y resultados para nuestro bienestar. La seguridad comunitaria es un determinante de la salud muy importante para nuestras comunidades y para nuestra experiencia de salud y bienestar. La salud de nuestros sistemas judiciales y legales en este país también se entrelaza con la salud personal.
- Se estima que a 7.1 millones de personas inmigrantes indocumentadas se les niega un seguro médico y, como resultado, no tienen proveedores de atención primaria (PCP, por sus siglas en inglés). Durante años, las personas indocumentadas han dependido de los departamentos de emergencia para recibir atención médica. Decirles a las personas que eviten los hospitales y que llamen a sus proveedores de atención primaria, deja con pocos recursos a quienes no los tienen en primer lugar. Esta pandemia está exponiendo las consecuencias de limitar el acceso a atención primaria de personas cuyo estatus de residentes en el país ya está bajo ataque por el gobierno.
- En febrero de 2020, la administración de Trump amplió la denominación de a quienes los funcionarios de inmigración juzgaban como una «carga pública», gente etiquetada como dependiente permanentemente de la ayuda del gobierno y, por lo tanto, no elegible para una tarjeta de residencia legal. El 20 de julio de 2020, dos mandatos judiciales a nivel nacional impidieron que la regulación de carga pública entrara en vigor durante la pandemia. Aunque buscar servicios de salud o ayuda para vivienda, cupones de alimentos u otros programas de ayuda social sigue siendo posible para las personas inmigrantes indocumentadas, el miedo en las comunidades indocumentadas es real. La amenaza de estas políticas antiinmigrantes, junto con muchos mensajes confusos, continúa afectando a las comunidades indocumentadas para que no busquen el apoyo y la atención médica que necesitan para detener la propagación del COVID-19.
- Esta pandemia está ocurriendo en el contexto de protestas contra la brutalidad policial. Las comunidades de personas de raza negra, latinas y nativas americanas están más vigiladas que los barrios de la gente blanca. Estas interacciones con las autoridades son a menudo violentas y, en muchos casos, mortales. Según el grupo de investigación Mapping Police Violence (Mapeando la Violencia Policial), las personas de raza negra tienen probabilidades 2.5 veces más altas de ser asesinados por la policía en comparación con las personas blancas. 18
- Muchas personas de color viven el racismo a través de microagresiones, que son insultos breves y sutiles que pueden ser intencionales o no, pero que conducen a niveles elevados de depresión y trauma para quienes las recibimos. 19 El racismo en todas sus formas también debilita la confianza en les trabajadores de la salud y las personas encargadas de cuidar a otres, lo que genera factores estresantes adicionales en el acceso a servicios de salud.
- Con la aparición del nuevo coronavirus por primera vez en China, las mujeres de ascendencia china y otras personas asiáticoestadounidenses se enfrentan a informes preocupantes de un aumento en la xenofobia, con el surgimiento de amenazas y ataques racistas contra personas asiáticas en todo el país y un mayor riesgo para su salud física y mental.
- Los traumas colectivos e intergeneracionales como la esclavitud, la encarcelación masiva, el colonialismo y la deportación, han resultado en que las mujeres de color tengan probabilidades más altas de tener condiciones de vida inseguras debido a la violencia doméstica. Si bien la violencia doméstica afecta a mujeres de todas las identidades étnicas, puede haber dificultades adicionales para las mujeres de color, especialmente las inmigrantes e indocumentadas que probablemente ya tienen recursos limitados, barreras del idioma y temor a ser deportadas si buscan su seguridad física y mental.
- También hay investigaciones científicas que muestran cómo el racismo y la xenofobia generan factores estresantes diarios que, con el transcurso del tiempo, tienen un impacto terrible en nuestros cuerpos a nivel celular. Arline Geronimus propuso la «hipótesis del aguante», que ilustra cómo el racismo se acumula en nuestro sistema con el tiempo y eventualmente impacta a nuestros órganos y la salud en general.20
- Las personas inmigrantes indocumentadas tienen probabilidades más altas de enfermarse y morir al navegar una sociedad y sistemas sociales que son inseguros y mortales para ellas.21 Las políticas y leyes antiinmigración que las personas inmigrantes indocumentadas, junto con los factores estresantes que sufrieron tanto en sus países de origen como en su viaje a este país, afectan la salud de sus comunidades. Las personas inmigrantes indocumentadas a menudo provienen de países con prolongadas guerras o disturbios civiles. Además de eso, frecuentemente viven muchas formas de trauma durante su migración, inclusive encarcelación, violación, limpieza étnica, violencia física y tortura.
- Las personas LGBTQ tienen que luchar todos los días para que sus familias sean reconocidas por la ley. Las parejas del mismo sexo, quienes crían entre 2 y 3.7 millones de niñes, viven en estados que no les protegen explícitamente de la discriminación. Esto, a su vez, aumenta el riesgo de pobreza, crea más inseguridad en la vivienda y empeora aún más las disparidades en la salud y el aislamiento social.
Lo Que Necesitamos Saber
Hecho
Ficción
Hecho
El COVID-19 es una enfermedad nueva, causada por un nuevo coronavirus (SARS-CoV-2) que no se había visto previamente en los seres humanos. VERDADEROLa mayoría de las personas que contraen COVID-19 tienen síntomas leves o moderados y pueden recuperarse si reciben cuidados y apoyo. Sin embargo, ciertas condiciones preexistentes pueden agravar esta enfermedad. VERDADERO
El COVID-19 es una enfermedad que puede atacar varios órganos, inclusive pulmones y riñones. Es mucho más grave que la gripe estacional. VERDADERO
Ficción
Síntomas, Tratamiento, Cuidados Y Prevención
Las personas con COVID-19 han reportado una gran variedad de síntomas, que varían desde síntomas leves hasta enfermedades graves. Algunas personas no presentan ningún síntoma. Los síntomas pueden aparecer entre dos y 14 días después de la exposición al virus. Las personas con los siguientes síntomas pueden tener COVID-19.
- Fiebre o escalofríos
- Tos
- Falta de aire o dificultad para respirar
- Fatiga
- Dolores musculares o corporales
- Dolor de cabeza
- Pérdida reciente o nueva del gusto o el olfato
- Dolor de garganta
- Congestión o secreción nasal
- Náuseas o vómitos
- Diarrea
Esta lista no incluye todos los síntomas posibles. La mayoría de las personas con COVID-19 tienen síntomas que van de leves a moderados y se recuperan por sí mismas. Con menos frecuencia, el COVID-19 puede provocar neumonía, otras complicaciones graves, hospitalización o muerte.
Un momento decisivo para dos médicos jóvenes
El Dr. Stephan Lestin (left) estaba recibiendo entrenamiento en Manhattan cuando el COVID-19 llegó a la ciudad de Nueva York (NYC) y el Dr. Dara Khatib (right) estaba en Brooklyn. Ambos estaban terminando su primer año de residencia en Medicina de Emergencias.
Las tasas de infección de COVID-19 han mejorado en Nueva York, pero esta pandemia nos ha cambiado como médicos. Fue una experiencia desgarradora. Pasamos días y noches tratando de salvar a quienes estaban gravemente enfermes con este virus. Cada turno estaba lleno de alarmas constantes y preocupantes de monitores que indicaban bajos niveles de oxígeno y las sirenas constantes de ambulancias que traían pacientes increíblemente enfermes —tanto jóvenes como mayores. Mientras tanto, solo podíamos pensar en todes les pacientes que veríamos afectades por esta enfermedad— y todas las llamadas telefónicas que haríamos con familiares preocupades para decirles el estado de sus seres queridos.
Queremos que todes sepan que uno de los medios más efectivos para prevenir la transmisión de enfermedades es usar una mascarilla que cubra la nariz y la boca.
Todavía estamos tratando de aprender cómo funciona esta enfermedad en el cuerpo, pero queremos que todos sepan que uno de los medios más efectivos para prevenir la transmisión de enfermedades es usar una mascarilla que cubra la nariz y la boca. Además, una prueba negativa no significa necesariamente que no se tenga el virus. Desafortunadamente, las pruebas de COVID-19 no son 100% precisas en este momento. Es completamente posible no tener síntomas y tener una prueba negativa, pero aun así estar infectade. Si has estado expueste al COVID-19 y tienes una prueba negativa, aún debes aislarte durante dos semanas desde tu última exposición conocida para asegurarte que no transmitir el virus a otras personas.
Tenemos que educarnos y comprender nuestros síntomas y el riesgo que el COVID-19 representa en nuestras comunidades.
Ciertas condiciones de salud te ponen en riesgo de contraer una enfermedad más grave por el COVID-19. Las enfermedades cardiovasculares son un factor de riesgo importante. Las siguientes condiciones están relacionadas con un aumento de enfermedades más graves, hospitalizaciones y muertes.
Aumento de riesgo evidente de enfermedad GRAVE por el COVID-19
- Obesidad (índice de masa corporal> 30) *
- Diabetes mellitus tipo 2*
- Condiciones cardíacas,* como enfermedad de las arterias coronarias (ataque cardíaco anterior), insuficiencia cardíaca o miocardiopatía
- Insuficiencia renal crónica (CKD, por sus siglas en inglés)
- Enfermedad de células falciformes*
- Cáncer o tratamiento reciente por cáncer*
- Estado inmunodeprimido por un trasplante de órgano
* Indica que las personas de raza negra, indígenas y de color pueden tener más probabilidades que las personas blancas de tener estas condiciones de salud. Estas condiciones a menudo las mencionan en las noticias y les trabajadores de la salud se refieren a ellas como «comorbilidad».
Posible riesgo mayor de enfermedad grave del COVID-19
- Presión arterial alta (hipertensión)
- Fumar
- Asma (moderada-grave)
- Embarazo
- Enfermedad cerebrovascular (enfermedad de los vasos sanguíneos del cerebro; por ejemplo, un accidente cerebrovascular)
- Condiciones neurológicas, como la demencia
- Talasemia
- Fibrosis quística
- Estado inmunodeprimido: VIH, uso de esteroides, inmunodeficiencia, trasplante reciente de médula ósea o transfusión de hemoderivados, uso de corticosteroides
- Enfermedad del hígado
- Fibrosis pulmonar
- Diabetes mellitus tipo 1
- Les niñes con enfermedades neurológicas, metabólicas o genéticas también tienen un mayor riesgo de infección grave
Hecho
Seguimos aprendiendo sobre cómo se propaga el virus, pero sabemos mucho más hoy que cuando empezó la pandemia. VERDADERO
Esto e slo que hemos aprendido: Se cree que el virus que causa el COVID-19 (SARS-CoV-2) se transmite principalmente de persona a persona, principalmente a través de las gotitas respiratorias (también conocidas como gotículas o microgotas) que se producen cuando una persona infectada tose, estornuda o habla. Estas gotitas pueden caer en la boca o la nariz de las personas que están cerca o posiblemente ser inhaladas hacia los pulmones. La propagación es más probable cuando las personas están en contacto cercano entre sí (menos de dos metros o seis pies). Estamos comenzando a ver que la propagación también puede ocurrir cuando las personas están en un edificio con un espacio aéreo compartido. El virus puede circular a través de los sistemas de calefacción, ventilación y aire acondicionado (HVAC, por sus siglas en inglés), infectando personas a más de dos metros (seis pies), incluso en otras habitaciones o pisos. Esto significa que la propagación puede ocurrir incluso cuando las personas se distancian físicamente. El COVID-19 también parece estar siguiendo la propagación de la comunidad, la cual sucede cuando alguien adquiere la enfermedad por haber estado en contacto directo con una persona infectada.*
*Esto refleja el consenso de la comunidad médica y pública para la fecha del 28 de septiembre de 2020.
Ficción
El coronavirus se propaga a través de:
- Moscas domésticas* FALSO
- Picaduras de mosquitos* FALSO
- Redes móviles 5G* FALSO
(del sitio web de la OMS el 7/7/2020)
*Esto refleja el consenso de la comunidad médica y pública para la fecha del 28 de septiembre de 2020.
La prevención sigue siendo la mejor forma de mantenerse saludable. ¡Puedes utilizar el acrónimo MAD! (Mascarilla + Aire + Distancia) para recordar las tres mejores prácticas. También puedes seguir estas buenas prácticas adicionales para ayudarte a ti y a tus seres queridos a mantenerse saludables y libres de coronavirus.
- Usa una mascarilla en público y cuando haya otras personas que no vivan en tu casa. La mascarilla debe cubrir tanto la nariz como la boca. Si no cubre ambas, tu mascarilla no te brinda protección ni protege a les demás.
- Abre ventanas y puertas y fomenta la ventilación de aire fresco. La ventilación y el flujo de aire son extremadamente importantes. Traer y hacer circular aire fresco o exterior ayuda a disminuir la exposición al virus del COVID-19 y evita que este permanezca en el aire y se propague. (Consulta la sección de ventilación para conocer las ideas específicas que puedes implementar en el trabajo o en el hogar para aumentar el flujo de aire.)
- Mantén la distancia social, aumentando el espacio entre individuos y disminuyendo la frecuencia de contacto. Mantenerte físicamente distanciade reduce el riesgo de propagación del virus. (Lo ideal es mantener al menos dos metros o seis pies entre todas las personas, incluso aquellas que están asintomáticas.)
- Quédate en casa (refugio en sitio), excepto para actividades esenciales.
- Lávate las manos con frecuencia durante al menos 20 segundos.
- Evita tocarte los ojos, la nariz y la boca.
- Si tienes síntomas, no salgas.
Hecho
Actualmente no existe ningún medicamento autorizado para curar el COVID-19. No existe una vacuna para el COVID-19. VERDADERO
Hasta que haya un medicamento o una vacuna, tu mejor protección contra el COVID-19 es seguir las recomendaciones de salud pública, como usar una mascarilla, lavarte las manos, mantener la distancia social, abrir ventanas para aumentar el flujo de aire y quedarte en casa todo lo que puedas. VERDADERO
Ficción
Rociar o introducir lejía u otros desinfectantes en tu cuerpo te protegerá contra el COVID-19 y puede ser peligroso. FALSO
Según el sitio web de la Organización Mundial de la Salud, esta práctica puede ser peligrosa. Ni la hidroxicloroquina ni ningún otro medicamento puede curar o prevenir el COVID-19. VERDADERO
Cómo y dónde hacerse la prueba
- Si te sientes enferme y necesitas una prueba, puedes escoger una de las siguientes opciones para llamar y buscar ayuda.
- Tu trabajadore de la salud
- Tu departamento de salud local
- Tu farmacia local
- Llama con anticipación para asegurarte de que le trabajadore o el centro de salud tenga pruebas de COVID-19 disponibles.
- Si te sientes enferme y experimentas serias dificultades para respirar o confusión, llama al 911. Es particularmente importante buscar atención inmediata si tienes problemas para respirar. No esperes hasta estar gravemente enferme para pedir ayuda. Tu trabajadore de la salud puede ayudarte a determinar qué pasos debes tomar si te enfermas.
- Si te haces una prueba de COVID-19, debes ponerte en cuarentena en la medida que sea posible mientras esperas por los resultados. Los períodos de espera para obtener resultados pueden ser hasta de dos semanas. Sin la autocuarentena durante ese tiempo, es posible que expongas a otras personas al virus si lo tienes.
- Si recibes un resultado negativo en tu prueba, puedes continuar distanciándote físicamente y monitoreando los síntomas. Si los síntomas aumentan, habla con tu trabajadore de la salud para que te ayude a comprender el resultado de la prueba y a explorar los mejores pasos que seguir para tu salud.
- Si recibes un resultado positivo en tu prueba, debes ponerte en cuarentena en la media que sea posible. Habla con familiares y amigues con anticipación para hacer un plan colectivo sobre cómo ayudar a la persona infectada a recibir atención, ponerse en cuarentena, ir al hospital si los síntomas son graves y reintegrarse después de la cuarentena.
Tipos de pruebas para detectar el COVID-19
Prueba viral (prueba de diagnóstico)
La prueba viral es la prueba que debes hacerte si crees que tienes una infección de el COVID-19 activa.
- La prueba viral incluye dos pruebas.
- La prueba molecular detecta el virus.
- Según Harvard Health Publishing, la tasa de falsos negativos reportados es tan baja como 2% y tan alta como 37%. La tasa de falsos positivos de la que se tiene información —es decir, una prueba que dice que tienes el virus cuando en realidad no lo tienes— es de 5% o menos.
- La prueba de antígenos detecta el material genético viral (proteínas virales específicas).
- Según Harvard Health Publishing, , la tasa de falsos negativos de la que se tiene información es tan alta como 50%, por lo que la FDA no favorece las pruebas de antígenos como una única prueba de infección activa.
- La prueba molecular detecta el virus.
- La muestra se recolecta mediante hisopado nasal (más común) o de garganta, o de la saliva.
- La prueba viral NO muestra si has tenido el COVID-19 en el pasado. Solo las infecciones activas pueden diagnosticarse adecuadamente con este tipo de prueba.
- Con frecuencia, esta forma de prueba se denomina prueba rápida (POC, por sus siglas en inglés).
- Es importante hacer notar que estas pruebas dependen de le operadore, lo que significa que, aunque esta es la forma más precisa de detección, si le operadore (la persona que administra la prueba) no obtiene una muestra de suficiente cantidad en el hisopo, o la muestra no tiene mucho virus, los resultados se pueden ver afectados. La prueba de hisopado nasal es incómoda, pero no moverse durante la prueba ayudará a le operadore
- Los resultados de la prueba viral pueden interpretarse de la siguiente forma.
- Resultado positivo: Tienes una infección activa de COVID 19.
- Resultado negativo: No se detectó COVID-19 en la muestra (como se señaló anteriormente, esto no significa que se pueda decir con un 100% de certeza que no tienes COVID-19). Por lo tanto, no importa ciuál sea el resultado de tu prueba, si no te sientes bien, toma medidas preventivas de distanciamiento social.
Prueba de anticuerpos
Esta prueba te indica si has tenido una infección de COVID-19 en el pasado. No diagnostica una infección activa.
- La muestra se recolecta por medio de la extracción de sangre o punción en el dedo.
- Es importante saber que la prueba analiza la respuesta inmunitaria del cuerpo ante la infección de COVID-19. Por lo tanto, pueden pasar días o semanas antes de que una persona con COVID-19 dé positivo a esta prueba de anticuerpos
- Los resultados de la prueba pueden interpretarse de la siguiente forma.
- Resultado positivo: Incluso si no tuviste síntomas en el pasado, un resultado positivo significa que tuviste COVID-19 en el pasado.
- Resultado negativo: No has estado expueste al COVID-19. La evidencia actual sugiere que los anticuerpos se desvanecen después de 2-3 meses, por lo que esta prueba no es un diagnóstico perfecto de una infección previa.
- Actualmente, no sabemos si los anticuerpos contra el COVID-19 protegen contra la reinfección, por lo que es importante continuar con las medidas de distanciamiento social, incluso si tiene anticuerpos contra el COVID-19.
- Esta prueba de anticuerpos no debe usarse para determinar si puedes volver a trabajar. Si estuviste enferme, no regreses al trabajo hasta que hayas pasado dos semanas sin síntomas (existen opiniones contradictorias sobre cuánto tiempo esperar para regresar al trabajo, entre 10 días y tres semanas, según la gravedad).
- La prueba de anticuerpos se usa para ayudar a la comunidad médica a entender mejor el COVID-19, ya que es tan nuevo. Si no estás segure de qué prueba hacerte, llama a tu trabajadore de salud primarie o busca el consejo del personal de salud de tu departamento de salud local.
- Según Harvard Health Publishing:
- «¿Y la veracidad de esta prueba? Hacerse una prueba de anticuerpos demasiado pronto puede dar lugar a resultados falsos negativos. Eso se debe a que el sistema inmunitario se tarda una o dos semanas después de la infección en producir anticuerpos. La tasa de falsos negativos de la que se tiene información es de 20%. Sin embargo, el rango de falsos negativos es de 0% a 30%, según el estudio y el momento en el que se realiza la prueba durante la infección. Las investigaciones sugieren que los niveles de anticuerpos pueden disminuir en unos pocos meses. Y, aunque una prueba de anticuerpos positiva demuestra que ha habido exposición al virus, aún no se sabe si estos resultados indican una falta de contagio o una inmunidad protectora duradera».
Si te diagnostican COVID-19 o si das positivo en la prueba viral (no de anticuerpos), quédate en casa en la medida que sea posible. No vayas a la escuela ni al trabajo, incluso si tienes un trabajo esencial, a menos que estés exente de cuarentena (como lo están algunes trabajadores, por ejemplo, en el sector de la salud). Sal de tu casa solo para recibir atención médica esencial o para cubrir necesidades básicas como comprar alimentos, si no tienes otra forma de conseguirlos.
Para evitar que otras personas en tu hogar se enfermen, puedes tomar las siguientes precauciones:
- Mantente a por lo menos dos metros (seis pies) de todas las personas en tu hogar. Si tienes espacio al aire libre, úsalo o trata de mantenerte distanciade en la casa en la media que sea posible. La distancia es la mejor manera de proteger a les demás. Si no puedes mantener esta distancia de les demás, usa una mascarilla facial.
- Usa un baño separado si tienes uno disponible. Si compartes un baño, desinfecta las superficies y los accesorios después de cada uso.
- Lávate las manos frecuentemente con agua y jabón durante al menos 20 segundos.
- Cúbrete la boca y la nariz con un pañuelo de papel o con la manga al estornudar o toser. No uses tus manos para cubrir tu estornudo o tos. Desecha los pañuelos de papel de inmediato y lávate las manos después.
- Limpia las superficies que se tocan con frecuencia, como mostradores, perillas/pomos de puertas y teléfonos. Límpialos después de cada uso o al menos una vez al día. Usa un aerosol o una toallita con desinfectante.
- Si compartea la cama con alguien, duerme de pies a cabeza o haz que la otra persona duerma en el sofá o en el suelo.
- Si necesitas estar en la misma habitación que les demás, mueve los muebles para poder sentarse más separades.
- No compartas artículos domésticos personales, como vasos, tazas, cubiertos y toallas.
- No permitas que las visitas vengan a tu casa.
- Abre las ventanas para mejorar el flujo de aire.
La mayoría de las personas no necesitan pruebas para decidir cuándo pueden estar cerca de otras personas; sin embargo, si tu trabajadore de la salud recomienda que te hagas una prueba, te informará cuándo puedes volver a estar cerca de otras personas según los resultados de la prueba. Estos lineamientos también pueden ser útiles. 23
Si crees o sabes que tenías COVID-19, puedes estar cerca de otras personas después de:
- 10 días desde que aparecieron los primeros síntomas y
- 24 horas sin fiebre y sin usar medicamentos para bajar la fiebre y
- que otros síntomas del COVID-19 hayan mejorado. ** Nota: La pérdida del gusto y el olfato puede persistir durante semanas o meses después de la recuperación y no es necesario retrasar el final del aislamiento.
Si diste positivo al COVID-19 pero no tuviste síntomas, puedes estar cerca de otras personas después de que:
- hayan pasado 10 días desde que tuviste una prueba viral positiva (no de anticuerpos) de COVID-19.
Si has tenido una enfermedad grave o estás inmunodeprimide, considera lo siguiente:
- Las personas que están gravemente enfermas de COVID-19 pueden necesitar quedarse en casa más de 10 días y hasta 20 días después de la aparición de los primeros síntomas. Las personas que están gravemente inmunodeprimidas pueden requerir pruebas para determinar cuándo pueden estar cerca de otras personas. Habla con tu trabajadore de la salud para más información. Si hay pruebas disponibles en tu comunidad, tu trabajadore de la salud puede recomendarlas. Tu trabajadore de la salud te informará si puedes volver a estar cerca de otras personas según los resultados de tus pruebas.
- Tu doctore puede trabajar con uns experte en enfermedades infecciosas o con tu departamento de salud local para determinar si es necesario hacerte alguna prueba antes de que puedas estar con otras personas.
Lo Que Podemos Hacer
Mucho de lo que necesitamos para mantener seguras a nuestras comunidades en esta pandemia depende de que responsabilicemos a quienes toman las decisiones. Necesitamos permisos de trabajo pagados, acceso a los servicios de salud, cuidado infantil, condiciones de trabajo seguras, mucho apoyo y recursos. Debemos continuar obteniendo estos servicios esenciales con el poder de nuestro activismo en el ámbito de los servicios de salud, nuestros lugares de trabajo y nuestras comunidades, y con el poder de nuestro voto.
Entender tu visita
Buscar servicios de salud puede ser abrumador: información nueva, planes de tratamiento nuevos, pruebas, próximas citas. Para asegurarte de aprovechar al máximo tu cita médica, al final de la de la cita pídele a le trabajadore de la salud que resuma y explique. Puede ser útil tener estas preguntas en mente.
- ¿Qué cambios se le están realizando a mi plan de tratamiento?
- ¿Qué otras pruebas o referencias médicas necesito completar antes de mi próxima cita?
- (Si se están agregando nuevos medicamentos, asegúrate de preguntar:) ¿Cómo debo tomar el medicamento recetado y cuáles son los efectos secundarios comunes?
Si puedes repetir el resumen de los cambios realizados y el plan, comprendes completamente los próximos pasos de tu plan de tratamiento. Si no puedes resumirlo, haz más preguntas hasta que lo comprendas completamente.
Conoce sus derechos
- Si no te sientes cómode con tu enfermere o doctore, tienes todo el derecho de pedir ver a une trabajador de la salud diferente en tu próxima cita. Tampoco es necesario que des una razón.
- Tienes derecho a solicitar une intérprete/traductore en tu idioma. Si le trabajadore de la salud dice que puede hablar tu idioma principal, aún puedes pedir une intérprete si crees que no lo habla con fluidez o no comprende la información proporcionada. Siempre puedes pedir une intérprete/traductore.
- «Doctora, agradezco su esfuerzo por comunicarse conmigo, pero todavía tengo dificultades para entender. Me gustaría usar une intérprete/traductore para asegurarme de que comprendo».
- Tienes derecho a ser informade de tu estado de salud. Si no comprendes la información proporcionada por le trabajadore de la salud, tienes todo el derecho de pedirle a esta persona que te explique la información. Esto incluye resultados, procedimientos, consentimientos, diagnósticos y planes de tratamiento. Todos estos componentes son necesarios como parte de tus servicios de salud.
- Puedes pedir y esperar que le trabajadore de la salud explique todos los riesgos asociados con cualquier procedimiento. Le trabajadore de la salud debe responder cualquier pregunta acerca de los riesgos franca y claramente, y puedes pedir clarificación si los riesgos no están claros para ti.
- Antes de firmar, tu trabajadore de la salud debe responder cualquier pregunta sobre la necesidad del procedimiento y los riesgos asociados. También pregunta qué consecuencias habría si te negaras a firmar el consentimiento para recibir los servicios de salud, que es una pregunta que forma parte importante de tu autoabogacía. Todos los formularios de consentimiento deben incluir la siguiente información.
- Nombre de le paciente con los datos adecuados de le paciente (como número de historial clínico o fecha de nacimiento)
- Nombre del procedimiento
- Lugar del cuerpo
- Lista de riesgos y beneficios si se recibe el procedimiento
- Si pediste una prueba o procedimiento de diagnóstico y tu doctore se negó, puedes pedirle que lo documente en tu expediente.
- Tienes derecho a saber quién está en el consultorio. Ya sea en el consultorio de le doctore o el hospital, hay muchas personas involucradas en tu atención médica. A veces, esto puede ser inquietante y también agotador, ya que tendrás que repetir tu historia varias veces a diferentes trabajadores de la salud. Tienes derecho a conocer la identidad de las personas involucradas en tu atención, ya sean doctores, enfermeres, estudiantes, etc.
- Para obtener más ayuda para comprender cómo funciona el sistema de salud, verifica si hay una persona o un departamento oficial cuyo trabajo sea ayudar a les pacientes. A menudo, esto se conoce como el ombudsman (la defensoría o procuraduría) de hospitales o el departamento de abogacía del paciente.
Comunicarte con tu doctore
La relación entre paciente y doctore es importante y se ha demostrado que tiene un impacto positivo en los resultados de la salud. Les pacientes que se sienten más cómodes con sus doctores y trabajadores de la salud pueden compartir toda la información pertinente con estas personas para ayudarles a tomar decisiones mejor informadas sobre su atención médica inmediata y bienestar a largo plazo.
Habla sobre tu vida laboral y familiar
Muches trabajadores de la salud saben que sus pacientes tienen que sacrificar mucho para verles (ya sea para tomarse un día libre del trabajo, encontrar transportación confiable y segura, equilibrar el cuidado infantil, las preocupaciones financieras, etc.). Comparte cualquier problema que estés teniendo con le trabajadore de la salud, inclusive los compromisos de tiempo para programar pruebas y citas o los obstáculos económicos que enfrentas para la atención médica, de modo que esta persona comprenda mejor estos problemas y cómo pueden afectarte al momento de conseguir pruebas, procedimientos y tratamiento a tiempo. Enfatizar estos temas a tus trabajadores de la salud te permite trabajar en equipo para alcanzar el éxito en tu salud.
Qué decirle a tu trabajadore de la salud para ayudarte a tener una mejor atención médica
- Procedimientos, y pruebas de diagnóstico
- «¿Podría explicarme el procedimiento? ¿Cuáles son los pasos?».
- «¿Qué va a pasar el día del procedimiento o la prueba? ¿Cómo puedo prepararme?».
- «¿Cuál es el propósito de este procedimiento? ¿Por qué necesito este procedimiento?».
- «¿Cuáles son los riesgos de este procedimiento? ¿Tengo un riesgo alto o moderado de sufrir alguna de las complicaciones mencionadas?».
- «¿Cuáles son los posibles efectos secundarios a corto y largo plazo del tratamiento o procedimiento?».
- «¿Qué pasaría si no hago nada?».
- Si has pedido una prueba o un procedimiento de diagnóstico y tu trabajadore de la salud se ha negado, puedes pedirle que lo documente en tu expediente.
- «Aunque usted no recomiende esta prueba o procedimiento, documente en mi expediente que pedí esta prueba y la razón por la que no soy candidate para ella».
- Saber quién está en la habitación o consultorio
- «Hola, con gusto voy a responder a sus preguntas, pero antes de hacerlo, ¿podría por favor presentarse y decirme cuál es su rol en el cuidado de mi salud?».
Presentar quejas si has sufrido discriminación en el sistema de salud
No existen antídotos universales para la discriminación que probablemente encuentres cuando busques servicios de salud, pero a continuación aparecen algunos lugares a los que puedes comunicarte para presentar una queja o dejar evidencia de tu experiencia en un expediente oficial. Cuando presentes una queja, vas a contar con documentación si decides seguir por las vías legales y tu queja puede resultar en que, en un futuro, otre paciente sea tratade mejor.
- Presenta una queja al sistema del hospital o clínica detallando tu experiencia.
- Además, presenta una queja con tu seguro médico.
- Muchos hospitales tienen coordinadores de pacientes. También presenta una queja con esa persona.
Les trabajadores esenciales han seguido reportándose a sus lugares físicos de empleo durante la pandemia. Les trabajadores de raza negra e indígenas y las personas de color, incluso las personas inmigrantes en situaciones laborales precarias, constituyen gran parte de les trabajadores esenciales con mayor riesgo de contraer el COVID-19, inclusive les trabajadores de fábricas, trabajadores agrícolas, cocineres, cajeres, trabajadores de entrega y trabajadores de tránsito, y aquellas personas que brindan servicios de salud en hospitales y hogares de adultes mayores. El COVID-19 les ha costado la vida a las personas que han tenido que seguir trabajando durante la pandemia —a menudo con salarios bajos y beneficios limitados— a la vez que ha puesto a sus familias y comunidades en mayor riesgo. Las disparidades raciales en las condiciones de salud preexistentes solo agravan la situación. En esta sección, ofrecemos información que puede ayudarte a abogar y crear un lugar de trabajo más seguro.
Trabajo para la segunda empresa avícola más grande del mundo, Tyson Foods, y no me siento seguro.
Desde el inicio de la pandemia del coronavirus, muches de mis compañeres de trabajo han dado positivo al COVID-19. A lo largo de toda esta terrible experiencia, Tyson me ha decepcionado, ya que no ha hecho nada para garantizar la seguridad y la salud de ningune de nosotres en la fábrica. Cuando alguien da positivo, se le envía a su casa de cinco a siete días. Si ya no tiene síntomas visibles, se le permite regresar al trabajo.
Aunque no he dado positivo a la prueba, tengo miedo. Tyson no ha implementado ninguna política real para proteger a aquelles de nosotres que, de hecho, hemos entrado en contacto con personas en la fábrica que han dado positivo. En este momento, las únicas disposiciones nuevas que se han tomado es la distribución de una mascarilla por persona, por turno. Esto es inaceptable, ya que las condiciones laborales no son las mejores. En la fábrica trabajamos muy cerca de otras personas.
Además de las malas condiciones laborales, hay mucha discriminación y racismo dentro de la empresa y sufrimos malas condiciones laborales.
Desde que comenzó la pandemia, faltan muches trabajadores. Les que están trabajando están trabajando dos o tres veces más duro para compensar por les trabajadores ausentes, porque Tyson espera que entreguemos resultados como si tuviéramos la cantidad normal de trabajadores.
Además de las malas condiciones laborales, Tyson nos está robando nuestro tiempo. Solo tenemos un descanso para comer. Son solo 20 minutos y comienza en el momento en que abandona la fila, lo que incluye el tiempo que tardas en quitarte el equipo de protección personal y calentar la comida. Son solo 20 minutos para hacer todo eso y volver a la línea. Si hago los cálculos, solo tenemos unos 12 minutos para sentarnos y tomar un descanso. Se nos asigna un descanso para ir al baño por turno y no puede durar más de 10 minutos.
Aunque mis compañeres de trabajo y yo hemos tratado de unirnos para exigir que Tyson actúe, esto se nos ha negado. A principios del verano, el presidente del sindicato hizo una petición a Tyson para aumentar la seguridad y protección de les trabajadores y aumentar los salarios durante la pandemia (pago por riesgo).
Reunimos con éxito 300 firmas y le presentamos la petición a la empresa. Desafortunadamente, Tyson rechazó la petición y negó todas nuestras exigencias. Nuestro sindicato es bastante nuevo. En este momento, no tenemos muches miembres. La organizadora sindical ha hecho mucho para proteger a les trabajadores y conseguir que Tyson trate mejor a sus trabajadores. Incluso ha organizado manifestaciones, pero cuando le llevó la petición a Tyson, la policía la echó. Está claro que Tyson no se preocupa ni por mí ni por la seguridad de ningune de sus empleades. No somos importantes para elles. Entonces, depende de mí tratar de proteger a mi familia.
Cuando estoy en el trabajo, me siento solo en una mesa. Intento tocar lo menos posible y limito mis interacciones con todes. Solo me quito la mascarilla para comer. Cuando llego a mi casa, dejo mi ropa en el garaje.
Todo esto es indignante, ya que trabajo duro para una empresa que no me valora.
A todas las personas de raza negra y de color que se encuentran en condiciones laborales similares, les digo que no tengan miedo de hacer huelga. Si todes hacemos huelga, se darán cuenta, porque nos necesitan para trabajar.
Trabajadores esenciales y ventilaciónEnglish
Esta sección sobre la ventilación es parte de la campaña #ClearTheAir (Limpiemos el Aire) de Last Mile (La Última Milla), colega de Forward Together en temas de COVID-19. Para más información sobre ventilación y seguridad, visita el sitio web www.CovidStraightTalk.org para unas herramientas para trabajadores que incluyen consejos y recursos adicionales sobre la ventilación del aire y el COVID-19.
La exposición al virus es un peligro en el lugar de trabajo. El coronavirus puede permanecer en el aire durante mucho tiempo y puede pasar por los conductos de los sistemas de calefacción, ventilación y aire acondicionado (HVAC, por sus siglas en inglés). Este coronavirus puede entrar flotando a su nariz o su boca, incluso si está lejos o en otra habitación de alguien que está enferme. La calidad y el mantenimiento de los sistemas HVAC son fundamentales para reducir la propagación de partículas nocivas en los ambientes interiores.
Les empleadores deben proporcionar información de seguridad clara, confiable y accesible y establecer protocolos para proteger a sus trabajadores. Si bien estas precauciones son responsabilidad de le empleadore, es importante que averigues qué medidas está tomando su empleadore para proteger a sus empleades de contraer y propagar el virus.
Para reducir el riesgo de propagar el virus, les empleades no deben estar en el trabajo si tienen síntomas de COVID-19. Frente a esta pandemia, quedarse en casa si estás enferme protege a les demás.
Si tienes dudas, haz todo lo posible por llevar la mascarilla puesta en todo momento en el trabajo y lávate las manos con frecuencia. Esta es tu primera línea de defensa contra el contagio o la propagación del virus. Usar una mascarilla es como dar un abrazo; estás mostrando gran cuidado y respeto por tus compañeres de trabajo.
Y recuerda, en caso de duda, ponte ¡MAD! Mascarilla, Aire y Distancia.

¡Mascarilla!
¡Usa una mascarilla! Si usas una mascarilla, te protegerás a sí misme y a las demás personas de contraer y propagar el COVID-19. Mostramos cuidado y respeto por nuestro equipo y nuestres seres querides cuando usamos una mascarilla. Las mascarillas son nuestra primera línea de defensa contra el virus.
QUÉ HACER
- Usa una mascarilla siempre que estés en público, especialmente en lugares concurridos.
- Usa su mascarilla en todo momento mientras estés en el trabajo, incluso si no hay nadie más cerca.
- Evita tocarte la cara o la mascarilla con las manos.
- Estornuda o tose en tu hombro o codo, incluso cuando estés usando una mascarilla.
- Exhorta a las personas que te rodean a usar una mascarilla. Muestra agradecimiento a les demás por usar una mascarilla.
- Considera usar gafas protectoras, guantes o un protector facial como protección adicional.
- Lávate las manos con frecuencia. Si no dispones de agua corriente y jabón, utiliza un desinfectante para manos que contenga al menos un 60% de alcohol.
QUÉ NO HACER
- Salir en público sin usar mascarilla
- Quitarte la mascarilla en el trabajo, incluso si estás sole
- Dejar tu nariz o tu boca expuesta con una mascarilla que no te queda bien
- Llevar colgada la mascarilla de las orejas, para descansar ponla debajo de la barbilla o apóyala en la frente
- Quitarte la mascarilla para hablar (la gente puede escucharte a través de tu mascarilla)
- Compartir equipos o herramientas (teléfonos, utensilios, gafas de sol)
Qué pedirle a tu empleadore
«¿Nos puede proporcionar el equipo de protección personal (EPP) adecuado, como mascarillas, guantes y gafas protectoras? ¿Puede ser obligatorio el uso de EPP?».
- A les empleades se les debe proporcionar mascarillas desechables o mascarillas de tela reutilizables, así como guantes nuevos. El uso de mascarillas en ambientes interiores y en espacios públicos debería ser obligatorio para todas las personas.

¡Aire!
Mantenga fresco el aire de ambientes interiores. Abra las ventanas para que el aire exterior fluya a través del espacio. El virus puede permanecer en el aire durante mucho tiempo, puede pasar a través de ventiladores y los conductos de los sistemas HVAC, y puede flotar en su nariz o boca, incluso si está lejos de otras personas o solo en una sala de descanso.
QUÉ HACER
- Pregunta acerca de la ventilación en tu lugar de trabajo (consulta las preguntas a continuación para hacérselas a su empleador).
- Trabaja al aire libre siempre que sea posible (esto permite el distanciamiento físico y mantiene la mayor cantidad de aire fresco a tu alrededor).
- Abre ventanas y puertas para mejorar el flujo de aire, siempre que sea posible.*
- Enciende los ventiladores para que entre más aire del exterior (el aire que se mueve libremente disminuye el riesgo de inhalar partículas de virus por la nariz o la boca).
- Utiliza un humidificador para mantener un nivel de humedad entre 40% y 60% (la humedad interior24 superior a 80% puede provocar moho y otros tipos de patógenos dañinos. Las partículas virales flotan en el aire durante más tiempo en espacios con baja humedad. La exposición prolongada en estos espacios pueden secar tu nariz y debilitar tu sistema inmunitario).
QUÉ NO HACER
- Trabajar directamente debajo de las rejillas de ventilación de los sistemas HVAC
- Permanecer en un espacio cerrado sin una buena circulación de aire
Qué preguntarle a tu empleadore
«¿Se ha actualizado el sistema HVAC para el COVID-19?».
- Los filtros MERV 13+ y HEPA se consideran las mejores opciones para filtrar partículas de virus del aire. ¿Se utilizan estos filtros? ¿Se pueden actualizar?
- ¿El sistema HVAC está configurado para que refresque mucho el aire (high refresh)? El modo de «high refresh» o «económico» trae más aire exterior, lo que ayuda a mantener limpio el aire de ambientes interiores.
«¿Podemos abrir las ventanas?».*
- Abrir las ventanas aumenta la cantidad de aire fresco en la habitación y rompe las nubes que transportan virus en el aire.
«¿Se está siguiendo el programa de mantenimiento recomendado para el sistema HVAC?».
- Cada sistema HVAC tiene diferentes lineamientos de mantenimiento y deben seguirse correctamente. Pregúntale a tu empleadore si se realizan tareas de mantenimiento y limpieza programadas con regularidad.
«¿Qué protocolos existen para garantizar que les empleades no corran el riesgo de exponerse a un flujo de aire comprometido cuando se realiza el mantenimiento del sistema HVAC?».
- El mantenimiento del sistema HVAC puede interrumpir el flujo de aire, por eso es mejor si se puede hacer fuera del horario de trabajo o cuando les trabajadores no están presentes.
* Esto depende del contexto. Si te encuentras en un entorno de trabajo que tiene una calidad de aire más baja (como uno con vapores peligrosos o humo), es posible que no puedas abrir una ventana.
¡Distancia!
¡Mantén tu distancia! Mantente por lo menos a dos metros (seis pies) de las demás personas. Corres más riesgo de contraer el COVID-19 si trabajas en interiores o si vives en una casa o un edificio con múltiples ocupantes.
QUÉ HACER
- Toma tu temperatura antes de ir al trabajo y quédate en casa si tienes fiebre u otros síntomas de COVID-19.
- Usa tu mascarilla en todo momento mientras estés en el trabajo y en lugares públicos.
QUÉ NO HACER
- Reunirte en salas de descanso u otros lugares concurridos en interiores y exteriores
- Sentir vergüenza si te enfermas —el COVID-19 puede infectar a cualquiera—
Qué preguntarle a tu empleadore
«¿Puedo trabajar desde casa?».
- Trabajar desde casa si puedes es la opción más segura, porque es más fácil limitar tu exposición a otras personas y al virus.
«¿Cómo se puede reducir la cantidad de tiempo que les trabajadores están muy cerca unes de otres?».
- Sugiere que tu empleadore separe las estaciones de trabajo, escalone los turnos u organice horarios de trabajo flexibles para limitar la cantidad de personas en el lugar de trabajo al mismo tiempo.
- Reducir el número de personas y la cantidad de tiempo que pasan adentro reducirá el riesgo de infección.
En todo el país, les trabajadores esenciales se están uniendo y organizando para exigir condiciones de trabajo seguras y un salario justo. Estes trabajadores nos mantienen segures en cuarentena, pero muches de elles expresan preocupación de que no tienen las protecciones que necesitan para hacer su trabajo de manera segura.
Muches de elles han organizado acciones colectivas que han resultado en mportantes logros. Por ejemplo, desde que abandonaron el trabajo debido a preocupaciones sobre la falta de políticas de distanciamiento social en las plantas de procesamiento, les trabajadores de las granjas Perdue ahora tienen cuatro semanas de permiso pagado para cualquier persona que se enferme de COVID-19. Les conductores de autobuses de Detroit lograron que su gobierno impulsara las medidas de desinfección para les trabajadores del transporte público después de una breve huelga.
Si crees que eu empleadore te está poniendo a ti y a tus colegas en peligrp, habla con tus colegas y averigua si piensan lo mismo sobre las condiciones laborales. Hacer cambios es mucho más poderoso cuando les colegas están unides. Estas consideraciones adicionales pueden ser útiles para la planificación y la acción.
- No uses el tiempo de trabajo para hablar sobre el tema.
- Asegúrate de pedir un cambio positivo que mejore las condiciones laborales de todes les empleades.
- Asegúrate de que las declaraciones sobre tu empleadore estén relacionadas con la forma en que tú y tus compañeres de trabajo son tratades en el trabajo.
- No uses tu computadora o correo electrónico del trabajo.
- Asegúrate de que todas las declaraciones hechas sobre tu empleadore sean verídicas.
Tú y tus colegas tal vez quieran tomar una o más de las siguientes acciones.
- Expresa tus quejas en las redes sociales.
- Inicia una petición y entrégala colectivamente a tu empleadore.
- Organiza una manifestación afuera de tu lugar de trabajo e invita a los noticieros locales para que la cubran.
- Escríbele una carta a une funcionarie electe.
- ¡Forma un sindicato!
Los sindicatos siguen siendo quizás el medio más poderoso para garantizar que las protecciones de seguridad realmente se apliquen.
Pasos para formar un sindicato
- Crear un comité organizador
- Plantear las exigencias sindicales
- Obtener el apoyo de la mayoría: por lo general, le trabajadore firma una tarjeta o petición que indica que apoya la formación de un sindicato.
- Votar en el sindicato: después de haber mostrado un apoyo mayoritario al sindicato, se llevará a cabo una elección en la que cada trabajadore vota para formar el sindicato propiamente. Necesitas una mayoría simple (50% más 1 de les trabajadores votantes) para formar el sindicato.
- Negociar un contrato: una vez hayas establecido un sindicato, formarás un Comité Negociacor y te sentarás con tu empleadore y negociarás un contrato con soluciones que atiendan las preocupaciones de les trabajadores sobre el lugar de trabajo.
Los sindicatos establecidos tienen organizadores que pueden ayudar a les trabajadores en lugares de trabajo no sindicalizados a formar uno. Comunícate con las oficinas sindicales locales de tu industria para obtener apoyo para formar un sindicato.
Más recursos para trabajadores:
- #ClearTheAir proporciona materiales para trabajadores y empleadores sobre cómo reducir el riesgo de contraer y propagar el COVID-19 a través del aire en el trabajo o en el hogar. Los materiales también están disponibles en español.
- Conoce mejor el proceso de formación de un sindicato.
- Volador de Studio Rev es la herramienta ilustrada de «Conoce tus derechos» para trabajadores, incluso trabajadores indocumentades (también está disponible en español).
- National employment Law Project (Proyecto de Ley Nacional de Empleo, www.nelp.org/publication) ofrece múltiples guías.
- Derechos de salud y seguridad de los trabajadores.
- Una guía de qué estados han adoptado la protección integral de COVID-19 para les trabajadores.
- Recursos para trabajadores de primera línea desempleades.
- Preguntas frecuentes sobre los derechos de les trabajadores inmigrantes, también disponible en español aquí
- National Immigrant Law Center (Centro Nacional de Leyes para Inmigrantes, www.nilc.org) ofrece un conjunto de recursos que incluyen webinarios (seminarios por internet) y publicaciones en blogs para comprender los derechos de les trabajadores inmigrantes y el COVID-19.
QUÉ TRAER*
- ¡Trae una mascarilla! (Puede ser difícil mantenerte a una distancia de dos metros o seis pies; sin embargo, usar una mascarilla no solo te protege a ti, sino también a cualquier persona con la que entres en contacto en la manifestación. Una mascarilla también ayuda a proteger tu identidad en cualquier foto o video que te tomes en la manifestación).
- Agua y meriendas fáciles de transportar
- Identificación y dinero en efectivo (suficiente para transportarte, comer y hacer una llamada telefónica si fuera necesario)
- Gafas de protección (para proteger los ojos de sustancias irritantes, como el gas lacrimógeno)
- Tapones para los oídos (para proteger los oídos del ruido fuerte)
- Alcohol en gel
- Cambio de ropa (en caso de que se utilicen irritantes químicos)
- Botiquín de primeros auxilios
- Letreros y algo para hacer ruido (cantar y gritar consignas provoca que se liberen aerosoles en el aire y se propague el virus, lo cual se minimiza con mascarillas, pero aún así existe un riesgo)
- Una mochila o un bolso donde puedas llevar todos tus artículos necesarios (retira todo lo que no sea esencial)
*Existen diferentes opiniones para llevar teléfonos a las protestas; usa tu propia discreción para decidir.
QUÉ HACER
- Usa zapatos cómodos.
- Usa ropa cómoda que cubra tus brazos y piernas (difícil en el verano, pero se recomienda el uso de ropa/pantalones livianos y mangas largas, ya que esto funciona como una barrera para protegerte de irritantes, además de protección solar).
- Escribe un número de contacto de emergencia en algún lugar fuera de tu teléfono (algunas personas se escriben este número en el brazo, en caso de que no tengan acceso a sus artículos).
NO SALGAS A PROTESTAR SI:
- Te sientes mal.
- Has estado expueste a alguien con COVID-19:
- No necesitas aislarte después de una manifestación, A MENOS que sientas que tienes síntomas. Sin embargo, debes usar una mascarilla.
- Si sientes que tienes síntomas, aíslate (no vaya al trabajo o la escuela, no vayas a otra protesta) y hazte la prueba de COVID-19.
- Si has estado expueste al COVID-19, hazte la prueba. Hazte la prueba cinco días después de la exposición y evita el contacto con personas inmunodeprimidas o personas mayores de 65 años mientras esperas los resultados de la prueba.
Más de 235 millones de personas en los Estados Unidos serán elegibles para votar este año. Con la pandemia mundial, los cambios en el Servicio Postal de los Estados Unidos y los levantamientos civiles, las elecciones presidenciales de 2020 se perfilan como nunca. También se nos va a hacer mucho más difícil votar. Además de permanecer libres de COVID-19, las injusticias que enfrentamos durante estas elecciones, incluyendo la reducción en la cantidad de centros de votación en áreas urbanas, las leyes de identificación de votantes racistas y la depuración de las listas de votantes en estados clave afectan negativamente el poder del voto de las personas afroamericanas, indígenas, latinas, inmigrantes naturalizades, de bajos ingresos y jóvenes más que al resto de la población.
Al igual que protestar, puedes ejercer tu voto de forma segura y eficaz. Pero es fundamental que planifiques.
Primero, ¡asegúrate de haberte inscrito para votar!
Algunos estados permiten que te inscribas por internet. Otros requieren que imprimas y envíes un formulario por correo. Estos son algunos recursos para asegurarte de que estés registrade para votar antes de la fecha límite de tu estado.
- Fechas de inscripción de votantes
- Conoce las reglas para votar por correo en tu estado.
Votación anticipada
- La mayoría de los estados tienen votación anticipada. Esto permite que les votantes registrades voten en fechas específicas antes del día de las elecciones. No necesitas una excusa para votar temprano.
- Verifica cuándo comienza y termina la votación anticipada en tu estado en www.vote.org/early-voting-calendar/.
Votar en persona el día de las elecciones
- Espera ver largas filas (como hemos visto en las primarias en varios estados). Lleva una bolsa con una merienda y agua para estar preparade (suficiente para unas horas).
- Verifica si tu estado ofrece votación anticipada; si votas con anticipación, es posible que puedas evitar largas filas y entrar en contacto con menos personas.
- Usa una mascarilla en todo momento durante el proceso de votación (mientras esperas en la fila, en el cubículo, cuando salgas).
- Lleva gel antiséptico para las manos; se debe ofrecer en el lugar de votación, pero no está garantizado.
- Evita tocarte la cara.
- Evita el contacto físico con cualquier persona en la fila (incluso si te encuentras con personas que conozcas). Mantén una distancia de dos metros de les demás (seis pies).
- Trae tu propio bolígrafo/lapicero (para no tener que usar uno del sitio de votación que pueda haber sido usado por otres).
Votar por correo
Si aún puedes solicitar una papeleta por correo de tu estado, hazlo. No está claro cuál será el estado de la pandemia del COVID-19 en tu área en noviembre. Por esa razón, te exhortamos a inscribirte para recibir tu papeleta por correo (ya que la gente puede ejercer su voto de manera segura desde su casa). Además, si alguien tiene COVID-19 o ha estado cerca de alguien con COVID-19 (en casa), no debe salir a votar. Enviar las papeletas por correo garantiza que la votación todavía se pueda realizar.
Si votas por correo y te preocupan las demoras, puedes intentar las siguientes acciones.
- ¡Sé precavide y hazlo lo antes posible!
- Asegúrate de llenar toda la papeleta, fírmala y sella el sobre.
- Una vez la boleta esté lista para enviarse por correo, verifica que haya un buzón de votación en tu área.
- Si tu estado no permite buzones de votación, busca tu registrador local o junta electoral y deja tu papeleta allí.
- Verifica que tu papeleta haya sido contada.
- ¡Ayuda a todas las personas en tu red social a hacer lo mismo!
El COVID-19 está ocasionando una serie de dificultades que impactan las economías financieras y comerciales, la vida laboral, los programas vecinales y familiares, la escolarización y el liderazgo político, las políticas y la aplicación de la ley, lo cual está afectando negativamente a nuestras comunidades todavía más por la injusticia de vivienda. Durante la pandemia, nuestras comunidades, y en particular as madres solteras, las personas de color, las personas con discapacidades (diversidad funcional) y las personas previamente encarceladas, corren mayor riesgo de ser desalojadas. Dado que la vivienda es un aspecto importante de la salud y el bienestar físico y mental, el desalojo contribuye a las injusticias sistémicas de salud y bienestar que nuestras comunidades ya enfrentan.
Las consecuencias del desalojo también son únicas durante una pandemia. Debido a que las personas deben ponerse en cuarentena si se enferman de COVID-19, quedarse en casa es importante para las personas enfermas, pero también es importante para ayudar a detener la propagación del COVID-19 en grupos y poblaciones más amplias y, especialmente, para detener el virus y que no azote aún más a nuestras comunidades. Debido a la necesidad de que todes practiquen el distanciamiento social, mantener a las personas en sus hogares también es una parte importante de la lucha contra la pandemia en todas partes.
Si te amenazan con un desalojo, hay pasos que puedes tomar para abogar por ti misme y tus comunidades.
- No salgas de tu casa de inmediato. Primero puedes defenderte en el tribunal.
- Conoce tus derechos y las acciones que puedes tomar para defenderte.
- Busca ayuda de personas y fuentes que puedan luchar contra el desalojo contigo. Es probable que tu ciudad cuente con organizaciones de ayuda legal, derechos de inquilines y justicia de vivienda que puedan brindarte apoyo.
- Prepárate para que, cuando llegues al tribunal, esté liste para presentar tu caso. Reúne documentación importante como evidencia de los pagos de alquiler que hayas hecho y una copia de tu contrato de arrendamiento.
También puedes consultar los siguientes recursos para buscar apoyo.
- Directorio de procesos de desalojo específicos por estado de NationalEviction.com.
- Directorio de derechos de inquilines específicos por estado del Departamento de Vivienda y Desarrollo Urbano de EE. UU: https://www.hud.gov/topics/rental_assistance/tenantrights
- Iniciativas de national Housing Law Project: https://www.nhlp.org/initiatives/
- Página de recursos de National Housing Law Project: https://www.nhlp.org/campaign/protecting-renter-and-homeowner-rights-during-our-national-health-crisis-2/
- Directorio de Legal Services Corporation (Corporación de Servicios Legales para Asistencia Legal): https://www.lsc.gov/what-legal-aid/find-legal-aid
- Apoyo de Fannie Mae: https://www.knowyouroptions.com/rentersresourcefinder
- Apoyo de Freddie Mac: https://myhome.freddiemac.com/renting/lookup.html
- Vencimientos de protección específicos por estado ante desalojos durante el COVID-19 de Eviction Lab: https://evictionlab.org/covid-policy-scorecard/
Cómo Trabajar Juntes
- Paciente. Cuando ingreses al hospital, confirma o designa a tu apoderade para tu atención médica. Esta es una persona que legalmente puede tomar decisiones por ti, en caso de que tú no puedas hacerlo. Si no está al tanto, informa a esta persona cuando ingreses al hospital que es tu apoderade.
- Si le paciente tiene un testamento en vida, lleva una copia al hospital.
- Informa a tu apoderade si tienes deseos específicos relacionados con las compresiones torácicas o la intubación. Estas son conversaciones difíciles, pero necesarias. Tomar estas decisiones elimina el estrés y la culpa que sienten les famililares que no tienen claros los deseos de sus seres queridos.
- Cuidadore. Si te sientes cómode compartiendo tu información, pídele a tu ser querido (le paciente) que te llame mientras el equipo médico esté haciendo su visita, ya que es la mejor oportunidad para estar al tanto del plan y su progreso. Elige una persona para que sea el punto de contacto.
- Ten a mano lápiz y papel para tomar notas y escribir respuestas a cualquier pregunta.
- Indícale a tu ser querido que haga cualquier pregunta que pueda tener.
- Traduce y explica cualquier cosa que tu ser querido no entienda.
- Hazle preguntas aclaratorias a le trabajadore de la salud si no entiendes algo que te haya dicho.
- Si tu ser querido es admitide en el hospital, busca esta información para mantenerte al tanto de tu familiar.
- Número de habitación de le paciente y número de teléfono junto a la cama
- Equipo médico del hospital
- Ubicación en el hospital (sala: UCI, piso médico, escalón, etc.)
- La mejor manera de mantenerte conectade con tu ser querido es a través de llamadas telefónicas y videollamadas.
Una cosa que esta pandemia ha dejado muy claro es que todos los sistemas de este país nos están fallando —desde los servicios de salud hasta la educación y la vivienda—. Si bien debemos seguir abogando por cambios en las políticas que nos perjudican, esta guía se titula conforme a la realidad de que, al final del día, debemos cuidarnos mutuamente. Necesitamos cuidarnos les unes a les otres y crear redes y sistemas para ayudarnos mutuamente a superar esta pandemia. Podemos abogar por nuestres seres querides en el sistema de salud y crear redes de apoyo mutuo para asegurarnos de que todo el mundo en nuestra comunidad tenga la atención y los cuidados que necesita.
Nuestras familias se ven de muchas maneras diferentes y pueden estar compuestas por varias generaciones. La Oficina del Censo de los EE. UU. define a las familias multigeneracionales como hogares con tres o más generaciones que viven bajo un mismo techo. Aproximadamente 4% de todos los hogares de EE. UU. son multigeneracionales, mientras que 29% de las personas asiático-estadounidenses, 27% de las personas hispanas y 26% de las personas afroamericanas están en hogares familiares multigeneracionales.27 A continuación, se ofrecen algunos consejos para ayudar a las familias multigeneracionales a enfrentar los desafíos únicos de prevenir la transmisión del coronavirus:
- Cualquier persona en el hogar con un historial médico considerable o que sea mayor de 60 años se considera de alto riesgo.
- Siempre se deben tomar precauciones al salir de la casa, usar mascarillas y lavarse las manos.
- Si les ancianes viven en el hogar, es mejor que les niñes se queden en casa, en lugar de ir a la escuela. Sin embargo, si van a la escuela, asegúrate de que la escuela exija el uso de la mascarilla.
- Si le cuidadore de su hije es mayor o es una persona con una enfermedad médica seria, tanto le niñe como le cuidadore deben usar mascarillas. Además, limita el contacto de tu hije con otras personas.
- Si tienes una gran cantidad de personas viviendo en tu hogar, utilice tus espacios al aire libre como un patio o un parque cercano para mantener cierta distancia entre les miembres de tu hogar.
- Si no es posible utilizar el espacio al aire libre (si el clima es demasiado caliente o frío), asegúrate de tener buena ventilación en los espacios interiores. Abre las ventanas y usa ventiladores para que el aire se mueva, de modo que las partículas que contienen el virus no floten en el aire.
- Siempre se deben evitar las reuniones en espacios interiores, pero si las tienes, haz lo siguiente:
- Ten una ventilación adecuada: Haz que el aire se mueva, abre todas las ventanas para mejorar el flujo del aire. También puedes encender ventiladores en la habitación.
- Limita el tiempo que pasas en espacios interiores, menos de una hora es lo mejor.
- Trata de limitar la cantidad de personas involucradas.
- Baja la humedad con un deshumidificador.
- El truco del túnel de viento: genera un túnel de viento con el truco del túnel de viento en espacios interiores. Necesitarás dos ventiladores de caja. Coloca un ventilador en la ventana para que entre aire fresco del exterior. Coloca el otro ventilador en una segunda ventana para que sople el aire interior hacia afuera. Idealmente, las ventanas deben estar en lados opuestos de la habitación.
- Las reuniones al aire libre deben ser limitadas y seguir los lineamientos locales, pero siempre debe haber una distancia de seis pies y todas las personas deben usar mascarillas.
- Hazte la prueba del COVID-19, si es posible.
- Si le niñe está en la escuela o expueste, y no en cuarentena, recomendamos el aislamiento de las personas en riesgo o ancianes dentro del hogar, hasta 14 días desde el momento de la sospecha de exposición de le niñe. Esto incluye usar baños separados si es posible, dormir en habitaciones separadas, practicar el distanciamiento y usar mascarillas.
- Mantente pendiente del sitio web cdc.gov (de los Centros para el Control de Enfermedades o CDC, por su siglas en inglés) o llama al teléfono 800-CDC-INFO (800-232-4636) con preguntas, ya que se trata de un virus nuevo y los lineamientos están evolucionando.
Haz un plan con tu familia para proteger a les miembres más vulnerables en tu hogar.
- Si les niñes van a la escuela, usa mascarillas en el hogar. (Consulta la sección de El COVID-19 y les niñes para más información.)
- Si alguien en la casa trabaja en un lugar donde la gente no usa mascarilla o no hay buena ventilación, usa mascarillas en el hogar.
- Si alguien da positivo a COVID-19, debes saber cómo te aislarás. Habla con tu familia sobre esto y haz un plan antes de que alguien se enferme.
- Comprende los otros entornos en los que se encuentran las personas además del trabajo y la escuela, como cuando compartes con vecines y buscas servicios, para comprender mejor el riesgo de exposición que enfrentan les miembres de la familia.
Como médico de medicina familiar, veo muchos pacientes, desde bisabueles hasta bebés. Una cosa que es muy común con mis pacientes es que algunes de elles viven en hogares multigeeneracionales. Durante los últimos meses, hemos escuchado lo difícil que es para las personas distanciarse socialmente cuando viven con muchas generaciones interactúan en lugares cerrados. Es particularmente difícil cuando les niñes pequeñes en la casa salen e interactúan con otres niñes en el patio de recreo, en la escuela o la guardería, y luego vuelven a casa y pasan tiempo con abueles mayores y vulnerables. Une niñe asintomátique puede infectar fácilmente a une abuele anciano y vulnerable. Pero los hogares multigeneracionales también tienen algunos beneficios importantes. Tener varias generaciones en el hogar protege contra los efectos perjudiciales de una pandemia en la salud mental de las personas. He visto un aumento en las admisiones de pacientes psiquiátricos, la gente está enfrentado muchas dificultades de salud mental por el COVID-19.
Tener varias generaciones en el hogar protege contra los efectos perjudiciales de una pandemia en la salud mental de las personas.
Para les hijes adultes, es muy reconfortante saber que les abueles están en casa cuidando a las generaciones más jóvenes. Es muy reconfortante poder ofrecer esta sensación de normalidad a nuestres hijes. Además, crecer con les abueles ofrece un rico sentido de identidad que, de otro modo, les niñes no obtendrían de les miembres de la familia. Aun así, una de las preguntas clave que les xadres deben hacerse al decidir cómo sus hijes deben distanciarse socialmente de sus abueles es cuánta interacción desean que les niñes tengan con sus abueles. Si es realmente importante para usted que sus hijes pasen tiempo con sus abueles, limite la interacción de les pequeñes con las personas fuera del hogar. Si es más importante para usted que sus hijes interactúen con otres niñes de su edad, asegúrese de que puedan mantenerse lejos de las áreas comunes de la casa mientras les abueles están allí.
La fatiga de la cuarentena es real. Muchos de nuestros medios habituales para socializar son inexistentes durante la pandemia. Pero la realidad es que las personas necesitamos contacto social y algunas personas y familias están luchando sin él. Por lo tanto, debemos buscar formas de socializar de manera segura (al igual que la educación sexual enseña el sexo seguro o el sexo más seguro, una práctica importante que reduce el riesgo al elegir tener relaciones sexuales).
Cuando usted tiene un grupo de apoyo social pequeño, es difícil decidir con qué tipo de socialización se siente cómode y qué tipo de límites establecer con amigues y familiares. Para muches, las exigencias laborales, las necesidades de transporte, la vivienda y los entornos educativos, etc. hacen que el distanciamiento social y la cuarentena sean expectativas poco prácticas. Trabajar en espacios de trabajo esenciales y vivir en vecindarios de primera línea nos mantiene en un ciclo continuo de riesgo, incertidumbre y daños institucionales y estructurales.
Esta realidad injusta de distanciamiento social se ve agravada aún más por la vigilancia agresiva en estas comunidades. En la ciudad de Nueva York, en un lapso de siete semanas durante la orden de PAUSA de Nueva York, la policía realizó 120 arrestos y emitió casi 500 citaciones. El 68 por ciento de las personas arrestadas por cargos de violar las reglas de distanciamiento social eran de raza negra, 24 por ciento eran latinas. La mayor parte de esta aplicación de la ley ocurrió en vecindarios predominantemente de bajos ingresos. 28
Necesitamos información, apoyo y empatía durante este tiempo para tomar decisiones sobre nuestro cuidado y bienestar. A continuación, se presentan algunas opciones sostenibles que especialistas en epidemiología de enfermedades infecciosas creen que podrían ser una forma inteligente de equilibrar las necesidades de salud mental con la seguridad física.
Riesgo más alto 
Interior:
- Entorno cerrado y hacinado con contacto prolongado y cercano con otras personas (es más un ambiente en el que la música fuerte hace que las personas hablen naturalmente más alto y es más probable que esparzan gotitas virales en el aire; ej. fiestas en casa)
- Abrazar, besar o dar la mano
- Estar cerca de un coro
Riesgo mediano
Interior:
- Sentarse en un ambiente interior a unos metros de un amigo y tener una larga conversación
Al aire libre:
- Comida al aire libre donde las personas tocan los mismos utensilios o comen de los mismos recipientes
Riesgo más bajo
Al aire libre:
- Reuniones de dos personas al aire libre, manteniendo una distancia de dos metros (seis pies)
- Caminar guardando distancia social con une amigue mientras usa una mascarilla
- Amistades y familiares que traen sus propias bebidas y meriendas a una reunión al aire libre (también es más seguro tener porciones individuales de comida y bebida, así la gente no comparte utensilios)
Riesgo muy bajo
Interior:
- Visitas sociales virtuales
Al aire libre:
- Salir a caminar sole o exclusivamente con miembres de tu hogar
* Toda socialización es más segura con mascarillas y distanciamiento físico. Las personas deben desinfectarse las manos antes y después de cualquier encuentro. Y asegurarse de controlar los síntomas y quedarse en casa si se siente mal.
Aquí tienes más consejos para evaluar el riesgo y reducir el daño.
- Entérate de lo que está sucediendo con la transmisión del virus en tu comunidad. Presta atención a la cantidad de casos nuevos, hospitalizaciones y muertes en el lugar donde vives. Puedes optar por ser más conservadore con tu contacto social que las recomendaciones actuales.
- Considera la vulnerabilidad de tus contactos sociales al coronavirus.
- La confianza es primordial. Tienes que confiar realmente en alguien y saber que tomas en serio el distanciamiento social para socializar, porque ver a alguien en este momento significa que te estás exponiendo potencialmente a sus roces anteriores con el virus. Habla abierta y honestamente con tus contactos sobre tu nivel de exposición y cuán estrictamente estás observando buenas prácticas como quedarte en casa, usar una mascarilla y distanciarte socialmente.
- Limita tus interacciones sociales. La cantidad de hogares con los que interactúas es más importante que la cantidad de personas invitadas de un hogar.
Es más difícil para les niñes distanciarse socialmente. Una solución es formar burbujas sociales en cuarentena.
Las burbujas sociales en cuarentena tienen lógica para las familias con niñes pequeñes. Puede ser difícil tener compañeres de juego con distanciamiento social, por lo que elegir dos o tres familias que acepten socializar dentro de su burbuja o grupo, pero con nadie más, es una opción viable. En una burbuja social, las familias pasan tiempo juntas, a menudo sin tener en cuenta el distanciamiento social, pero fuera del grupo, siguen las reglas recomendadas de distanciamiento social. Consulta la sección sobre el El COVID-19 y les niñes para obtener más información sobre cómo planificar una burbuja social en cuarentena.
Nuestra red de apoyo mutuo Bed-Stuy Strong, centrada en el barrio de Bedford-Stuyvesant de Brooklyn, Nueva York, comenzó como una idea el 12 de marzo mientras leía las noticias sobre el coronavirus y contaba con la posibilidad de que Nueva York estuviera unos 14 días detrás de Italia, que entonces estaba sujeta a un cierre total. Hace unos años, había decidido no volver a dejar que la ineptitud y crueldad de la administración actual me escandalizara. No, ni esperaba que gran parte de los Estados Unidos respondiera a la creciente pandemia humana. Pensé en K, mi vecino de al lado, que no goza de buena salud y me pregunté si estaría bien. Dos pensamientos me pasaron por la mente: nadie puede venir a ayudarnos a tiempo; les dos somos todo lo que tenemos. Necesitamos organizarnos, rápidamente, por internet y geográficamente.El apoyo mutuo, es decir, la ayuda y el apoyo recíproco dentro de la comunidad expresados en un espíritu de solidaridad, es el corazón de Bed-Stuy Strong, que hoy es una red multirracial de 3.000 personas.
Después de ver si lo que quería ya existía, hice el bosquejo de diferentes ideas: una serie de grupos privados de Facebook conectados, árboles de teléfonos de WhatsApp y, sintiéndome cada vez más insatisfecha, de pronto algo se me ocurrió. Formar una red vecinal con la aplicación de mensajería Slack podría funcionar bien para comenzar y, si funcionaba, podríamos configurar un número de teléfono para les vecines sin acceso confiable al internet. Construí la infraestructura en Slack en aproximadamente 45 minutos, con canales alegres como #fotos_de_mascotas, así como canales para que la gente compartiera lo que necesitaba o quería organizar. Hice un recurso rápido de cómo hacerlo en caso de que otras personas quisieran hacer esto para sus propios vecindarios.
Al ver el Slack vacío, me pregunté, ¿y si nadie se une, y si la gente se une y luego fueran horribles entre sí? Le envié un mensaje de texto a mi amigue con estos miedos y él muy amablemente me dijo que dejara de pensar en tonterías. Salí corriendo y puse una nota en la puerta de mi vecino, pidiéndole que me llamara si necesitaba algo. Mi pareja y yo imprimimos veinte volantes, los cortamos en cuartos de hojas y luego caminamos por mi vecindario de Bed-Stuy, Brooklyn, colocándolos en las esquinas de las calles y en las puertas de las bodegas.
Esto fue el 14 de marzo, justo cuando la mayoría de la gente comenzó a intentar voluntariamente quedarse en casa, exactamente una semana antes de que se anunciara la orden de quedarse en casa en Nueva York. Los volantes tenían un enlace para unirse. Cuando llegué a casa, había 16 personas nuevas en la red. Al final del día, 75. Les vecines comenzaron a presentarse, expresando gratitud y alivio de que esto existiera. Una y otra vez la gente decía, aquí está la calle en donde vivo, esto es lo que hago, quiero ayudar. Al día siguiente se unieron 80 personas, el día después 150 y así nació Bed-Stuy Strong.
Establecimos un número de teléfono el segundo día. Tuvimos una reunión de organización en Zoom el cuarto día. Hicimos un nuevo volante bilingüe y 30 voluntaries empapelaron el vecindario con él el sexto día. Establecimos un sistema rudimentario: un vecine dejaba un mensaje en la línea directa, une miembre le llamaba y averiguaba lo que necesitaba y lo publicaba en Slack para que otres vecines respondieran o se ofrecieran a contribuir con dinero también. La mayoría de les vecines que llamaban necesitaban comestibles: eran ancianes o inmunodeprimides, no podían salir de la casa o habían sido despedides y no tenían dinero. Comenzamos a recibir entre 30 y 50 llamadas por día. Creamos un fondo comunitario para comprar alimentos, uniendo aplicaciones de efectivo como Venmo, Paypal y Zelle en una cuenta bancaria personal; eso, creo, fue el día 11. Algunes de nuestres miembres que tenían experiencia en tecnología levantaron la mano para intentar construir un sistema más sofisticado con el que pudiéramos ayudar a más personas y más rápidamente, dado que el hambre es una necesidad bastante inmediata. Al final de las dos primeras semanas, se habían unido más de 1.000 personas.
El apoyo mutuo, es decir, la ayuda y el apoyo recíproco dentro de la comunidad expresado en un espíritu de solidaridad, es el corazón de Bed-Stuy Strong, que hoy es una red multirracial de 3.000 personas de todos los ámbitos de vida, desde empleades de tiendas de comestibles hasta ingenieres de software y artistas. En nuestras primeras nueve semanas de existencia, hemos apoyado a más de 5.000 vecines con una semana de alimentos entregados en su puerta, creando un estimado de 100.000 comidas. Es absolutamente increíble para mí. Demuestra el poder de las redes emergentes y la organización, y la realidad de que la mayoría de la gente tiene un gran deseo de ser decente en un momento de indecencia.
Cómo construir su red
Una forma de crear su propia red es iniciar un mapa de grupos sociales pequeños.29 Un mapa de grupos sociales pequeños es un bosquejo de las personas y los recursos en tu red. Comienza con tu nombre en un círculo central. Alrededor de tu nombre, agrega círculos adicionales con otros nombres de personas específicas con las que puedes contar y que pueden contar contigo. Idealmente, estos círculos también deben contener los apoyos y recursos que cada persona en la lista puede aportar. Es posible que ya sepas cuáles son estos apoyos y recursos, o probablemente necesites tener algunas conversaciones con estas personas para comprender lo que podrían aportar y hacerles saber lo que tú puedes ofrecer. Recuerda, el apoyo mutuo es mutuo. Coloca círculos más grandes en el exterior para grupos comunitarios, redes y organizaciones más grandes que también podrían ser recursos para ti.
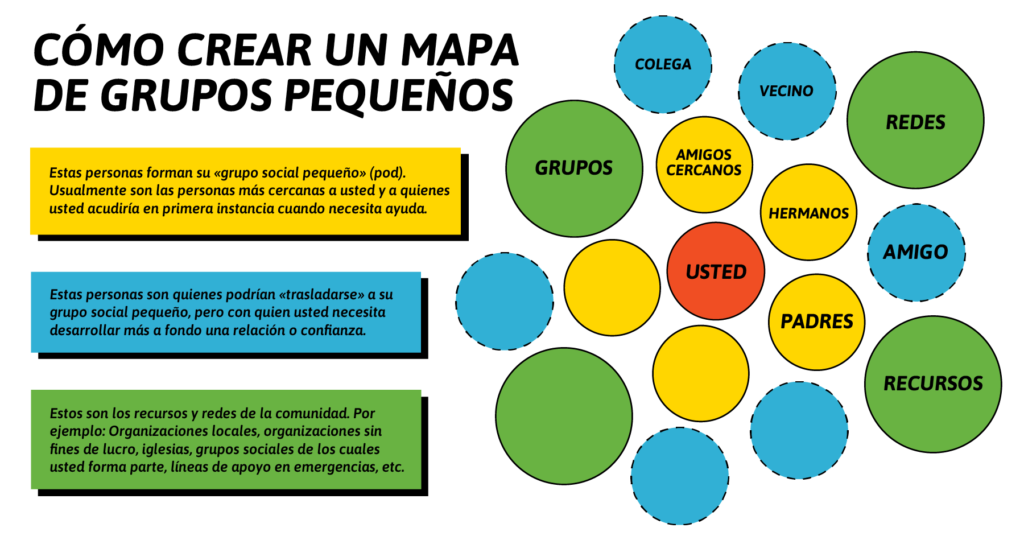
Cómo construir una red de apoyo mutuo:
- Busca a tu gente, ya sean buenas amistades, gente de la iglesia. grupos comunitarios locales o personas vecinas. Evalúa quién se presentaría por ti en una crisis y por quién tú harías lo mismo. Busca a alguien que pueda ayudarte a construir tu red.
- Analiza tu zona. Determina a qué grupo geográfico o no geográfico de personas deseas apoyar. Trata de comenzar poco a poco con 5-20 personas, luego aumenta a medida que conozcas mejor los recursos en esta zona.
- Recluta a tus vecines para evaluar la necesidad. Estas personas son expertas en tu vecindario y juntas conocen mejor lo que necesita la comunidad. Esta es una buena oportunidad para recopilar los teléfonos de tus vecines o alguna otra forma de comunicarte con ellos (ya sea por correo electrónico o redes sociales). Pregunta a tus vecines cuáles son sus necesidades durante la pandemia. También puedes recopilar información sobre lo que necesita tu comunidad si prestas atención a las noticias locales.
- Entabla conversaciones. Concéntrate en establecer relaciones antes de lanzarte a pedir cosas. Durante una pandemia, la mejor manera de hacerlo es por teléfono o virtualmente. Forma parejas y haz una par de rondas de conversaciones individuales para que las personas de tu grupo comiencen a relacionarse entre sí. Y recuerda obtener consentimiento si piensas compartir información con el grupo más grande.
- Apóyense mutuamente. Tu red tendrá muchas necesidades durante una pandemia y estas pueden cambiar a medida que la pandemia avanza. Algunas de estas necesidades incluyen:
- Alimentos (viajes al supermercado y preparación)
- Cuidado infantil
- Recoger medicamentos u otras diligencias esenciales
- Recoger productos de limpieza
- Apoyo económico
- Apoyo emocional y socialización (de manera segura para todas las partes involucradas)
- Consejería y servicios de salud mental
- Ayuda para comprender cómo funcionan los procesos de los servicios y beneficios públicos
- Traducción, interpretación y apoyo de idiomas
- Información sobre los recursos comunitarios disponibles
- Asistencia técnica
- Acceso a internet
- Información de salud pública oportuna y precisa
- Preparación de paquetes de ayuda
- Escribir cartas para luchar contra el aislamiento
- Comunicarse con las tiendas locales para crear horarios especiales para personas mayores o personas con niñes pequeñes
- Estar pendiente de las personas vulnerables en tu comunidad
El apoyo mutuo es30
- Reunir a las personas de tu comunidad para que se brinden apoyo entre sí
- Desarrollar relaciones con tus vecines basadas en la confianza y el bienestar común
- Tomar decisiones por consenso en lugar de depender de la autoridad
- Compartir cosas
- Brindar todo tipo de apoyo (preparación de alimentos, cuidado infantil) y reconocer el valor de todas las personas
- Una oportunidad para la educación política, donde podemos entender por qué estamos en las condiciones en las que nos encontramos
- Un punto de partida para otros tipos de trabajo de organización comunitaria y movimientos sociales
El apoyo mutuo no es
- Transacciones quid pro quo, yo le doy y usted me da, trueques
- Solo para desastres naturales o crisis
- Caridad o una forma de «salvar» a las personas
- Una razón para que no existan los programas de ayuda social
- Una excusa para acaparar cosas
Organizar apoyo mutuo durante una pandemia
Por favor toma en cuenta que organizarse durante el COVID-19 significa tomar precauciones adicionales para protegerte a ti y a tu comunidad. A continuación, se ofrecen algunos consejos para minimizar la exposición:
- Continuar practicando el distanciamiento social. Siempre es preferible conectarse con las personas por teléfono o virtualmente.
- Si tienes que ir a una farmacia o tienda, hazlo durante las horas no pico.
- Utiliza los servicios de entrega a domicilio siempre que sea posible.
- Cuando le entregues alimentos o medicamentos a alguien, no se debe abrir la puerta mientras estés allí. Coordina con mensajes de texto o por teléfono y trata de no tocar timbres o perillas de puertas.
- Considera usar pagos digitales en lugar de manejar efectivo y cambio.
- Junta dinero para apoyarse mutuamente y para que las personas puedan quedarse en casa y no trabajar si están enfermas.
- Trata de permanecer local y evitar el transporte público. Opta por viajes compartidos y taxis siempre que sea posible.
- Limpia y desinfecta todo lo que traigas a tu casa.
Puede encontrar más recursos sobre el apoyo mutuo en El cuidado colectivo es nuestra mejor arma contra el COVID-19, con más de 40 páginas de enlaces relacionados con el COVID-19 «hagámoslo nosotres mismes» y «apoyo mutuo», en su mayoría organizados por estado.
Tradicionalmente, la gente de la Nación Navajo ha estado arraigada en la comunidad. Hay un sentido de responsabilidad y orgullo cuando se trata de asegurarnos de que nuestra gente tenga todo lo que necesita.
Durante la mayor parte de mi vida, me he preocupado por les demás. Mientras estaba en la universidad, mis xadres fallecieron y yo adopté a mis tres hermanes menores. La mayor parte de mi carrera también se ha basado en el espacio de la salud comunitaria. Desde el inicio del COVID-19, en mi comunidad hemos sido aun más directes en nuestros esfuerzos por garantizar que tenemos las cosas básicas que necesitamos para sobrevivir.
Antes del COVID-19, ya estábamos tratando de adaptarnos a la vida a pesar de los niveles considerables de trauma ya incrustados en nuestra comunidad, que se remonta a la separación de nuestra gente de nuestras identidades espirituales, y entender cómo lidiar con dificultades. El acceso a los servicios de salud y otros recursos siempre ha sido un tanto complicado. El COVID-19 solo ha exasperado las tribulaciones que enfrentan nuestras comunidades. Por años, los servicios de salud prestados a través de los Servicios de Salud Indígenas han sido insatisfactorios. Muchas de las instalaciones de salud funcionan a menos de 50% de la capacidad que realmente se necesita para hacer funcionar la instalación. A lo largo de los años, hemos visto la eliminación de los servicios debido a «recortes presupuestarios». En este momento, necesitamos más fondos para atender a las personas que han contraído el virus. Sé que muchas personas dieron positivo en las pruebas y les dijeron que se fueran a casa: «Llámanos cuando estés peor». «Llámanos cuando no puedas respirar y tengamos que conectarte a un ventilador». Aun así, mucha de nuestra gente vive en áreas rurales sin acceso a transporte. Cuando algunes están lo suficientemente enfermes como para recibir atención en un hospital, se les transporta en helicóptero a las instalaciones más cercanas. El transporte puede costar decenas de miles de dólares que la gente simplemente no tiene.
Hemos visto de primera mano que no podemos confiar en que el gobierno nos salve o nos brinde una cantidad considerable de ayuda. Entonces, estamos haciendo lo que mejor sabemos hacer y cuidándonos unes a otres.
Inicialmente, los navajos tenían un conocimiento ceremonial de cómo lidiar con las enfermedades y cómo progresar en medio del estrés y las dificultades. El colonialismo y la sociedad blanca desaprobaron nuestras ceremonias y prácticas, lo cual ha afectado en gran medida nuestra capacidad actual para manejar las dificultades del COVID-19. Trabajamos para volver a nuestras raíces tradicionales. Formo parte de la Junta Directiva del Instituto de Justicia Social de Nuevo México e inicialmente comenzamos a analizar cómo podíamos lograr un impacto durante la pandemia y cuál sería la manera más adecuada de hacerlo. Nos apoyamos en el conocimiento tradicional y celebramos una ceremonia para pedir orientación a nuestres antepasades. Debido a esta práctica, desarrollamos un plan para cuidarnos unes a otres. A través de un proceso muy colaborativo, que incluyó a mi empleador, Blue Cross Blue Shield, el Instituto de Justicia Social de Nuevo México y decenas de miembres de la comunidad, hemos podido entregar cientos de cajas de alimentos a personas en Nuevo México en áreas rurales que se encuentran en el corazón de los desiertos alimentarios. Cada semana, viajamos entre 300 a 450 millas para asegurarnos de que la gente tenga comida y agua. Realmente ha sido un esfuerzo comunitario asegurarnos de tener algunas de las cosas que necesitamos. Principalmente estamos demostrando que podemos hacer algo para ayudarnos y alentar a todo el mundo a que podemos superar esta situación si trabajamos en colectivo.
La Justicia Reproductiva Y El Covid-19
- Algunas personas han interrumpido su rutina anticonceptiva durante la pandemia. Habla con tu trabajadore de la salud sobre las mejores opciones anticonceptivas para ti en este momento.
- Es posible que puedas utilizar los servicios de telemedicina para hablar con tu trabajadore de la salud y evitar viajar a su clínica u oficina.
- Ten un suministro saludable: no necesitas almacenar, pero puedes reducir los viajes a la farmacia si tienes un buen suministro de los métodos anticonceptivos que usarás, incluyendo medicamentos, condones y dispositivos. Pregúntale a tu trabajadore de la salud si puedes obtener un suministro de anticonceptivos para seis meses o un año. Pide un suministro anticipado de la píldora del día después. Consulta con tu seguro médico para ver si calificas para resurtidos por correo o suministros de medicamentos para 90 días. También puedes considerar las farmacias en línea que no requieren una visita.
- Considera un método anticonceptivo de acción prolongada, como un dispositivo intrauterino (DIU). Hable también con tu trabajadore de la salud acerca de la inyección Depo Provera, la cual puedes administrarte tú misme.
- Las tasas de violencia doméstica han aumentado durante la pandemia, ya que muchas mujeres están atrapadas en casa con sus abusadores. Si estás pasando por violencia sexual o coerción reproductiva, puedes hablar con tu trabajadore de la salud sobre las formas de control de natalidad que puedes usar en secreto. (Por ejemplo, tener un DIU insertado y cortar el hilo para que no se pueda detectar.)
Los servicios del aborto son una parte esencial de los servicios de salud y un servicio urgente. Una demora de días o semanas puede tener múltiples consecuencias perjudiciales para les pacientes y potencialmente hacer que este sea completamente inaccesible.
El Colegio Estadounidense de Obstetras y Ginecólogos y otras siete asociaciones médicas expertas han pedido que los sistemas hospitalarios, las instalaciones quirúrgicas y otros sistemas de salud comunitarios reconozcan que el aborto es un servicio esencial y urgente. Todes les trabajadores de la salud que prestan servicios de aborto deben seguir operando y brindando servicios durante la pandemia, aunque las horas y los horarios puedan estar limitados para brindar atención de la manera más segura durante la pandemia.
Pregunta sobre el aborto con medicamentos en casa. Si te encuentras en un estado que ofrece telemedicina para el aborto, puedes hablar con tu trabajadore de la salud sobre el aborto con medicamentos y ver si el medicamento está disponible por correo. La disponibilidad varía de un estado a otro según las leyes o prohibiciones.
Les pacientes deben preguntar sobre las políticas de visita y acompañamiento en las instalaciones. Dependiendo de tu estado, tu obstetra/ginecólogue o partere/comadrone puede realizar un aborto dentro del entorno clínico con el que ya esté familiarizade.
Cuando descubrí que estaba embarazada de mi segundo hijo a principios de este año, supe que quería tener una mejor experiencia de embarazo. Mi primer embarazo resultó en un hermoso bebé sano, pero también fue una cesárea, que no era lo que había planificado. Así que encontré un grupo de parteras que brindaba atención coordinada con un obstetra de alto riesgo y confiaba en que esta combinación me permitiría sentirme vista y escuchada por el personal médico. Después vino el COVID-19. Todas mis visitas al hospital en persona se trasladaron a la telemedicina. Si bien me sentía afortunada de estar evitando un hospital que probablemente estaba abrumado por la pandemia, también estaba aterrorizada de que algo importante no se controlara. Para mi primer embarazo, tuve un total de 15 citas en persona. Esta vez, puedo ver a un obstetra 8 veces, aunque como una mujer de 37 años, tengo el riesgo adicional de una edad materna avanzada además de una enfermedad autoinmune.Cuando descubrí que estaba embarazada de mi segundo hijo a principios de este año, supe que quería tener una mejor experiencia de embarazo.
En las visitas en persona también me siento sola. Estar embarazada durante el COVID-19 ha significado que mi esposo no puede asistir a ninguna de mis ecografías o visitas al obstetra. Durante mi primer embarazo, los trabajadores de servicios de salud a menudo me preguntaban sobre mi salud mental y mis hábitos alimenticios y me complacían con mi plan de parto. Esta vez me siento mucho más aprensiva y nerviosa, y mis trabajadores de servicios de salud no pueden brindar mucho consuelo.
Pero el más aterrador de todos los cambios que he encontrado, ha sido no poder contar con mi partera debido a cambios en las políticas del hospital que no le permiten atender partos en el hospital que elegí. Soy muy consciente de las estadísticas de mortalidad materna e infantil de las personas de raza negra en la ciudad de Nueva York y también de las posibilidades reducidas de que las mujeres negras tengan un parto vaginal exitoso después de una cesárea. Se siente fundamental, ahora más que nunca, tener a alguien que te defienda durante el parto. Sin embargo, encontrar este apoyo ha sido una lucha durante esta pandemia.
Debido a que se trata de un virus nuevo, los datos sobre el embarazo y el COVID-19 son limitados y cambian rápidamente. Las personas deben ser conscientes de que la investigación o los datos son cambiantes y difíciles de entender. Entre las buenas fuentes a las que debe prestar atención están la página sobre el embarazo/lactancia de los CDC, la página de la Organización Mundial de la Salud (OMS) y la página de recursos del COVID-19 de Evidence Based Birth (Parto Basado en Evidencia).
- La evidencia actual sugiere que, si bien el riesgo de contraer COVID-19 es aproximadamente el mismo para las personas embarazadas y no embarazadas, el riesgo de enfermedad grave es mayor en las personas embarazadas. Esto hace que el embarazo sea una condición de alto riesgo, por lo que las precauciones de cuidado para evitar contraer el virus SON importantes: Quedarse en casa, usar mascarilla, lavarse las manos, hacerse pruebas, etc.
- Les expertes no creen que exista una buena evidencia de transmisión vertical (transmitir el virus al feto por medio de la placenta), pero se han publicado estudios de casos que podrían demostrar que es posible. Les expertes no están segures de que exista un mayor riesgo de parto prematuro, aborto espontáneo o defectos de nacimiento.
- Existen también muchos efectos de la pandemia en la salud mental. Hay más ansiedad y depresión entre las personas embarazadas y las recién paridas. La detección y el apoyo son más importantes que nunca.
Si diste a luz antes de la pandemia, tu experiencia hoy podría ser muy distinta.
- Tu elección de quién está en tu sala de partos está limitada por la política de visitas de tu hospital. Este es el mayor cambio relacionado con el COVID-19. Algunos hospitales han clasificado a las doulas como visitantes en lugar de profesionales. Esto significa que la gente está limitada a una persona de apoyo y aquellas personas que pensaban tener una doula se ven obligadas a elegir. La pérdida del apoyo de la doula tiene un gran impacto en los resultados del trabajo del parto y el nacimiento, incluso las tasas de cesáreas y el uso de intervenciones y medicamentos.
- Los hospitales piden a les pacientes y sus socies que usen mascarillas independientemente de los resultados de las pruebas. Esto puede generar cierta ansiedad acerca de poder respirar bien durante el trabajo de parto. No tiene ningún efecto fisiológico, pero puede resultar frustrante al principio.
- Durante la admisión, se espera que te hagan una prueba para detectar el COVID-19 (a menos que tengas una cesárea o una inducción planificada, en cuyo caso tal vez lo hagan dos-tres días antes). Si la prueba resulta positiva, es posible que te trasladen a una sala de aislamiento especial para la recuperación del parto y posparto. Es importante que le bebé y los xadres estén juntes para crear lazos afectivos y alimentarse. Pregunta sobre las reglas del hospital que mantendrían a tu bebé separado de ti si da positivo en la prueba del COVID-19.
- Sus síntomas y evolución clínica guían la forma en que se desarrolla el parto, pero el parto vaginal, el corte tardío del cordón umbilical y la lactancia todavía se recomiendan para las personas positivas a COVID-19.
- Durante la pandemia, es posible que tengas miedo de exponerte al COVID-19 en un entorno hospitalario: en muchos lugares de los EE. UU., la elección del lugar de parto es limitada, pero puedes considerar un parto en el hogar o en un centro de parto si tu embarazo es de bajo riesgo y tenga esas opciones disponibles para ti. Esto debe ser algo que se planifica desde el comienzo del embarazo para que pueda desarrollar una relación y confianza con su trabajadore de la salud. Es posible que tengas más control sobre quién puede estar contigo durante el parto con un parto en casa, pero el parto en casa no es una solución universal para abordar los desafíos de dar a luz durante la pandemia. Habla con tu trabajadore de la salud antes de comenzar el trabajo de parto y decide cuál es el lugar más seguro para dar a luz, por ejemplo, en casa o en un hospital.
- En un entorno hospitalario, es posible que tu equipo médico te aconseje la aplicación de anestesia regional, como una epidural, que puede ahorrarte tiempo en caso de una emergencia médica durante el parto.
- Empaca mascarillas, desinfectante de manos y toallitas desinfectantes adicionales para desinfectar los artículos que saques del hospital.
Al principio de la pandemia, se tomaron muchas decisiones médicas con miedo, tanto por lo conocido como por lo desconocido sobre el virus, y la cuarentena se consideró como una solución para contener la propagación y se adoptó como buena práctica y estándar de atención en los espacios médicos. Debido a que nosotres como gente de raza negra, indígena y de color vivimos en las intersecciones de múltiples sistemas de opresión y, a menudo, nos vigilan de diferentes maneras, incluso en nuestras interacciones con el sistema médico, dichas decisiones aumentan la probabilidad de vigilancia y opresión y pueden ser particularmente dañinas para nuestras comunidades. Las personas a menudo son castigadas y penalizadas cuando se niegan a cumplir con las decisiones médicas, y esto [penalizar] también ocurrió durante esta pandemia. Incluso he escuchado informes de pacientes a quienes Servicios de Protección de Menores les llamó la atención por negarse a hacerse la prueba del COVID-19 o por negarse a usar una mascarilla. Y casos de personas que dieron positivo a COVID-19 a quienes les quitaron sus recién nacides y les separaron después del parto, a pesar de que las principales organizaciones médicas se oponen a estas prácticas. La buena noticia es que escuché que ahora se están implementando menos de estas políticas. Pero algunos hospitales y trabajadores de la salud pueden tardar más en adaptarse. La meta de todes es asegurarse que en el embarazo y el parto se respeten sus derechos, se cuide su bienestar y salgan del hospital con su bebé. A continuación, se presentan algunas preguntas que le recomendé a mi hermana para que se las hiciera a su trabajadore de la salud y las hablara con su familia mientras planificaba su experiencia de parto durante la pandemia del COVID-19. —Dr. Jamila Perritt
Consideraciones y preguntas
- Cuando sabes qué esperar, el miedo y la ansiedad a menudo se reducen. Pídele a tu trabajador de la salud que te explique todos los cambios y las políticas en relación con el COVID-19 en el lugar en donde vayas a dar a luz, inclusive el registro, la dotación del personal, el monitoreo, las inducciones e intervenciones, las opciones de alivio del dolor, las tinas, duchas, la capacidad para caminar y moverte.
- Pregunta sobre las pruebas de COVID-19.
- Pregunta qué sucede si das positivo a COVID-19 y si te niegas a hacerte la prueba. El consentimiento es vital y tienes derecho a negarte, rechazar u optar por no recibir ningún tratamiento y prueba, incluso los no relacionados con el COVID-19.
- Aún con la mejor preparación, no podemos planificar todo y a veces ocurren emergencias. Pregunta si alguno de los protocolos que se han implementado anteriormente para manejar los procedimientos de emergencia han cambiado, ej. cesáreas, como resultado del COVID-19.
- Ha sido un desafío para muches trabajadores de la salud conseguir equipo de protección personal (EPP) como mascarillas y protectores faciales durante la pandemia. Cuando decidas cuál es el mejor lugar para recibir atención y, en última instancia, dar a luz a tu bebé, asegúrate de preguntar si les proveedores clíniques (enfermeres, médicos, etc.) tienen el equipo de protección personal adecuado para asegurar que estés protegide también.
- Habla con tu familia y tu trabajadore de la salud sobre los riesgos del COVID-19 durante tu embarazo y déjales saber qué esperas de tu atención.
- Habla con tu familia y tu red de apoyo sobre quién debe ser la mejor persona para acompañarte en la sala de partos. Puede ser difícil comprender cómo funcionan nuestros sistemas de salud en condiciones normales y es aún más difícil ahora con el estrés del COVID-19. Necesitas a alguien contigo que pueda defenderte de la mejor manera y que sepa cómo funcionan estos sistemas. Algunos hospitales y clínicas cuentan con defensores de pacientes en su personal. En algunos casos, es más probable que se le permita a une defensore de pacientes estar en la sala de partos si une miembre de la familia no puede estar presente.
- También debes hablar con tu trabajadore de la salud y tu familia sobre el mejor entorno para dar a luz. Un parto en tu hogar o un centro de maternidad puede ser o no una opción para ti. Entiende bien los riesgos y las circunstancias de tu propio embarazo para que puedas tomar la mejor decisión para ti. También puedes buscar el apoyo de une doula o partere/comadrone como parte de tu equipo de apoyo para el embarazo, alguien con experiencia adicional con el parto en diferentes entornos.
Les parteres y doulas son una gran opción de apoyo para las personas embarazadas en medio de la pandemia.
Es un momento aterrador para dar a luz con temor a la transmisión del virus y una mayor medicalización en los hospitales. La gente debe confiar en sus cuerpes. Su cuerpe tiene los sistemas que necesita para cuidarse y nutrirse. Y si sientes que necesitas apoyo, busca une doula que pueda recordarte tu poder. Muches doulas y yo hemos estado ofreciendo servicios virtualmente.
- Considera la posibilidad de ponerte en cuarentena durante al menos 10 días después de llegar a casa y monitoréate a ti misma y a tu familia para detectar síntomas. Les recién nacides tienen un sistema inmunitario muy débil, por lo que es razonable ponerles en cuarentena hasta por 28 días.
- Después de la cuarentena, gestiona las visitas de la familia. Minimiza la cantidad de personas que entran en contacto con tu recién nacide y tu familia.
- Se recomiendan buenas prácticas de prevención; socializa al aire libre, practica el distanciamiento social y pídeles a les visitantes que usen mascarillas y se laven las manos con frecuencia.
- Les enfermeres nocturnes o consultores de lactancia y otras personas de tu red de apoyo también deben tomar las precauciones de seguridad necesarias.
- Les recién nacides pueden ser vectores de transmisión, incluso sin síntomas.
Para más información, consulta la página de los CDC sobre el cuidado de recién nacides.
Les Niñes Y El Covid-19
- Les niñes pueden contraer el COVID-19 y transmitir la enfermedad a otras personas.
- Es muy importante colocarles la mascarilla adecuadamente a les niñes. La mascarilla debe formar un sello con las mejillas para un ajuste adecuado, debe cubrir tanto la nariz como la boca y no debe extenderse hasta el cuello.
- Un consejo: si le niñe puede apagar una vela a través de la mascarilla, esta no es adecuada. Se recomienda utilizar una mascarilla de tela de dos o tres capas o una mascarilla quirúrgica bien ajustada.
- La ventilación es clave. Abre puertas y ventanas en casa. Consulta la sección sobre ventilación para trabajadores, que se puede aplicar en el hogar. Si es posible, evita el contacto entre su hije y les miembres mayores de tu familia o aquelles que tienen enfermedades médicas. Si tu hije vive en un hogar multigeneracional, toma las medidas descritas anteriormente con respecto a los hogares multigeneracionales.
- Trata de elegir actividades al aire libre en lugar de actividades en espacios interiores, siempre que sea posible. Si les niñes están socializando, asegúrate de que usen mascarillas y se alejen físicamente.
- La educación al aire libre es la opción más segura. Aboga por esto con el distrito escolar de tu hije. A continuación, verás cómo hacer el aprendizaje escolar en interiores y que las burbujas de aprendizaje sean más seguras.
- Si tu hije tiene algún síntoma de enfermedad, mantenlo en casa y mantén una distancia física en el hogar. Les niñes con COVID-19 tienden a tener síntomas más leves que las personas adultas.
- Enséñale a tu hije a lavarse las manos con frecuencia y correctamente —en todos los lados y entre los dedos durante al menos 20 segundos—. Haz que cante el abecedario completo mientras se lava las manos.
Ha habido mucha desinformación sobre cómo el COVID-19 afecta a les niñes, incluso la creencia de que les niñes no pueden enfermarse. Les niñes SÍ PUEDEN contraer el COVID-19 y transmitir la enfermedad a otras personas:
- Para el 30 de julio de 2020, ha habido un total de 338.982 casos de SARS-CoV-2 o COVID-19 en niñes en los EE. UU.
- Les niñes representan 7,3% de todos los casos de COVID-19 para agosto de 2020.
- Entre 0,6% y 8,6% de todos los casos de COVID-19 en niñes resultaron en hospitalización.
- En los estados que informaron, de 0% a 0,3% de todos los casos de COVID-19 en niñes resultaron en la muerte.
- Los datos de raza y etnia pediátrica aún se están analizando, pero una revisión preliminar sugiere que les niñes de raza negra y latines se ven afectados de desproporcionadamente y tienen un mayor riesgo de hospitalización.
- Muches niñes no presentan ningún síntoma. Cuando sí tienen síntomas, tienden a ser más leves. Estos síntomas suelen parecerse a los de la gripe, tales como diarrea, fatiga, secreción nasal y tos.
- Les niñes son menos propenses a tener fiebre y dificultad para respirar que las personas adultas.
- Al igual que las personas adultas, les niñes mayores pueden presentar síntomas similares a la gripe, como dolores corporales, fiebre y dolores de cabeza.
- Por lo general, los síntomas comienzan entre dos y 14 días después de haber estado expuestes a alguien con COVID-19.
- Mantén a tu hije en casa y alejade de las áreas públicas si tiene síntomas leves.
- Les niñes deben evitar el contacto con personas ajenas a su hogar y mantener distancia de otres miembres del hogar. Otres miembres del hogar deben usar mascarillas cuando compartan el espacio.
- Llama a tu pediatra o trabajadore de la salud si tienes preguntas sobre cómo controlar a tu hije en casa.
- Generalmente, es seguro darle a tu hije acetaminofén para la fiebre. También se puede administrar ibuprofeno a niñes mayores de tres meses.
- Asegúrate de que tu hije descanse mucho, tome líquidos y esté en cuarentena.
- Si tu hije tiene dificultad para respirar o fatiga, no come o bebe normalmente, tiene menos pañales mojados o no se comporta como lo hace normalmente, busca atención médica o ve a la sala de emergencias más cercana.
- Existe una asociación probable entre el Síndrome Inflamatorio Multisistémico en Niñes (MIS-C, por sus siglas en inglés) y el COVID-19, y los síntomas de MIS-C aparecen entre dos y cuatro semanas después de la infección de COVID-19.
- Esta es una enfermedad que se observa en les niñez, causa inflamación en todo el cuerpo y puede ser muy grave.
- Las señales incluyen fiebre alta, labios agrietados, sarpullido que afecta a tode le cuerpe, incapacidad para permanecer despierte, debilidad y fatiga extrema, ojos rojos, dolor abdominal, vómitos y diarrea, manos o pies hinchados, presión arterial baja, o dolor o presión en el pecho.
- o La mayoría de les niñes se recuperan muy bien de esta enfermedad, pero necesitan atención inmediata y temprana. Si notas estos síntomas, ve a la sala de emergencias para una evaluación y tratamiento adicional. A menudo, los síntomas iniciales similares al COVID-19 no están presentes en les niñes y es difícil identificar el momento de inicio de los síntomas de MIS-C. Ve a la sala de emergencias si notas los síntomas anteriores.
- Pandemic Response Network (Red de Respuesta a la Pandemia) de Duke Health ofrece un programa gratuito de apoyo con síntomas para cualquier persona, en cualquier lugar y de cualquier edad. No es necesario tener síntomas o COVID-19 para participar. Una persona del personal de enfermería responderá a todes les participantes que informen síntomas graves dentro de 24 horas. El servicio se ofrece en inglés y español. Inscríbete en el programa de vigilancia de salud comunitaria para beneficiarte del control de síntomas y la atención de seguimiento si presentas síntomas graves.
- Inglés: PandemicResponseNetwork.org
- Español: PandemicResponseNetwork.org/covidwatch-es.
Mascarillas
- No se recomienda que les niñes menores de 2 años usen mascarillas debido a preocupaciones de asfixia.
- El ajuste adecuado para les niñes incluye mascarillas de tela de dos o tres capas, o mascarillas quirúrgicas bien ajustadas. Se ha demostrado que estas mascarillas protegen y son más prácticas para les niñes.
- Les niñes expuestes a familiares de alto riesgo en ambientes interiores sin ventilación y flujo de aire continuos deben usar mascarillas quirúrgicas bien ajustadas. El ajuste es clave: los beneficios de las mascarillas de tela cómodas y bien ajustadas superan a las mascarillas quirúrgicas mal ajustadas.
- El cierre o sellado adecuado de la mascarilla es extremadamente importante. La mascarilla debe estar al ras de las mejillas para un ajuste adecuado. Debe cubrir el mentón y la nariz y no extenderse hasta el cuello. Si le niñe puede apagar una vela a través de la mascarilla, esta no es adecuada.
Lavado de manos
- Lávate las manos con frecuencia durante al menos 20 segundos (haz que tu hije cante la canción del abecedario) mientras se lava. Lávate todos los lados de las manos, incluso entre los dedos, debajo de las uñas, la palma y el dorso de las manos.
- Lávate bien las manos antes y después de comer y después de haber manipulado o tocado objetos provenientes de fuera de tu casa.
- Si usas gel antiséptico para las manos, asegúrate de que no haya metanol en los ingredientes y de que haya un mínimo de 60% de alcohol.
Ventilación y aire libre
- Opta por actividades al aire libre siempre que sea posible.
- ¡La ventilación y el flujo de aire son extremadamente importantes! Abre las ventanas y las puertas de la casa y fomenta la ventilación de aire fresco. La circulación de aire fresco ayuda a disminuir la exposición al virus COVID-19 y evita que permanezca en el aire y se propague. Consulta la sección sobre ventilación para trabajadores esenciales para saber cómo puede usarse en el hogar.
Cuando supe que la escuela de mi hijo cerraría durante el comienzo de la pandemia del COVID-19 en marzo, me sentí abrumada por sentimientos de incertidumbre y preocupación.
Trabajo en la industria de la salud y me han considerado una trabajadora esencial. Más allá de ser indispensable, soy madre soltera y no estaba preparada para educar a mi hijo en casa. Afortunadamente, pude pedir ayuda a mi familia.
Al comienzo de la pandemia, mi madre, que trabaja para el estado de Florida, se quedó en casa y cuidó a mi hijo mientras él asistía virtualmente a la escuela. Lamentablemente, el arreglo no duró mucho, ya que la llamaron para que volviera a trabajar en la oficina. Me encontré de nuevo donde mismo empecé. No tenía cuidado infantil y mi empleador no tenía planes de relajar las políticas de la empresa para que yo pudiera cuidar a mi hijo. Encontré que esto era una gran carga. A última hora, recibí mi segunda bendición de otro miembro de la familia. Mi tía se ofreció a quedarse con mi hijo, pero vive a dos horas de mí. Aunque no quería estar lejos de él, no tenía muchas opciones. Él es mi único hijo y tenemos un vínculo increíblemente fuerte, por lo que fue difícil para mí hacer mi vida sin él. Pero estaba agradecida por la ayuda de mi familia.
Durante la mayor parte del verano me estremecí ante la idea de tener que enviar a mi hijo de regreso a la escuela durante esta pandemia. Cuando el estado de Florida anunció que las escuelas regresarían al aprendizaje en persona, nuevamente no tenía ni idea de cómo haría que esto funcionara para mi familia. Verás, mi hijo está en la escuela primaria y probablemente no haría nada parecido al distanciamiento social si sus compañeres lo provocan con un juego de la trae, un juego físico.
Después de publicar algo en las redes sociales, me presentaron un programa educativo fuera del campus que ofrece cuidado infantil y tutoría. Esta instalación educativa, que pertenece y es operada por una mujer negra, apoya el aprendizaje a distancia y proporciona almuerzo y cuidado infantil después de la escuela. Esta fue una gran bendición para mi hijo y para mí. Aunque va a estar en compañía de otres estudiantes, la cantidad de niñes es mucho menor que en su escuela tradicional. La instalación implementará requisitos de distanciamiento social y se adherirá a un programa de limpieza diario, lo que me da un poco más de confianza en su regreso a alguna forma de normalidad.
En un mundo ideal, mi trabajo —que de hecho podría hacerse desde casa— me daría la opción de cuidar a mi hijo en casa. Hasta que ese mundo ideal se haga realidad, continuaré apoyándome en mi familia y mi comunidad para que me ayuden en estos tiempos locos. ¡Parece que realmente me han apoyado este año!
Utiliza los lineamientos de tu condado y tu estado como referencia. Si bien no podemos hacer que la escuela sea tan segura como lo era antes del COVID-19, existen medidas que podemos tomar para reducir los riesgos. Si no conoces los planes de tu escuela, por favor aboga por tu hije y pide información actualizada a les empleades de la escuela. Las siguientes preguntas pueden ayudarte a abordar temas importantes.
- ¿Requerirán mascarillas para estudiantes mayores de dos años, así como para maestres y miembres del personal?
- ¿De qué tamaño es la clase? ¿Es posible reducir el tamaño de las clases o exhortar la creación de burbujas de aprendizaje para que haya distanciamiento social? ¿Y van a evitar que estas burbujas se mezclen con otras durante el recreo y la clase de educación física?
También es posible que quieras seguir los siguientes pasos para mejorar los servicios comunitarios.
- Aboga por espacios al aire libre y áreas de enseñanza predominantemente al aire libre. Las áreas interiores de baja ventilación sin distanciamiento social ponen a tu hije en mayor riesgo. Las escuelas deben limpiar las superficies de alto contacto y limpiar las instalaciones utilizando intervalos más frecuentes.
- Si se deben usar espacios interiores, pregunte cómo es la ventilación de la escuela. Si es posible, se deben abrir las ventanas y puertas y colocar ventiladores en las ventanas para permitir un flujo de aire y una ventilación adecuada. Pide planes para disminuir la socialización con otras clases. Consulta la sección sobre ventilación para trabajadores para una lista de preguntas que puedes hacerles a les administradores escolares.
- Si hay almuerzo en el campus, pregunta a les administradores de la escuela qué hacer para que les niñes estén lo más segures posible mientras comen.
- Antes y después del almuerzo y meriendas
- Después de quitarse la mascarilla, antes de comer y nuevamente después de volver a colocarla
- Antes de volver a entrar a las aulas después del recreo o los recesos
- Recuérdale a tu hije que se lave las manos con frecuencia.
- Pregunte cómo la escuela mantiene segures a les maestres, el personal y les administradores.
Les xadres deberían hablar con sus líderes escolares, administradores y organizaciones de la asociación de xadres y maestres (PTA, por sus siglas en inglés), sobre el uso de una aplicación para monitorear la salud del estudiantado y el personal, y para ayudarles a tomar decisiones diarias sobre las mejores prácticas para la prevención de enfermedades. La aplicación GreenlightEd es una aplicación creada para ayudar a las escuelas a administrar el COVID-19, hecha por Pandemic Response Network de Duke Health. Cualquier persona, incluso xadres, maestres o administradores, puede programar una cita de 15 minutos u obtener más información sobre la aplicación aquí: https://greenlighted.org/.
Las videoconferencias, los juegos en línea y el distanciamiento social con mascarillas mientras se juega al aire libre, representan el riesgo más bajo. Andar en bicicleta o patineta y nadar al aire libre mientras se está alejade representa un riesgo más moderado. Otras ideas incluyen noches de cine al aire libre con conos que separan a las familias a dos metros (seis pies de distancia). Los lineamientos deportivos se han actualizado para el COVID-19 y pueden ayudar a involucrar a su hije en la socialización de actividades deportivas, según las recomendaciones de su área local.
Burbujas sociales de cuarentena
- Con el fin de equilibrar las necesidades de salud mental con la seguridad física, las familias pueden considerar la posibilidad de crear una burbuja social. Las burbujas sociales deben estar formadas por no más de dos a tres familias que solo socialicen abiertamente entre sí.
- Las burbujas sociales funcionan solo si cada familia tiene una burbuja social de cuarentena.
- Les miembres de la burbuja social aún deben tomar la máxima cantidad de precauciones, ya que este arreglo presenta un riesgo significativamente mayor que otras formas de socialización virtual y distanciamiento físico.
- Para minimizar estos riesgos, es importante que todes les miembres de la burbuja social sean tan cauteloses como usted —que en su mayoría se queden en casa, usen mascarillas en público, mantengan la distancia física, tomen decisiones de seguridad sensatas y conservadoras y no socialicen en contacto cercano con nadie fuera de la burbuja social—.
- Este tipo de socialización no se recomienda para familias con miembres que están en mayor riesgo, tienen contactos cercanos o viven con miembres mayores en el hogar.
Conclusión
- Socializar al aire libre con un grupo pequeño y mientras se mantiene el distanciamiento físico y el uso de la mascarilla, presenta el riesgo más bajo.
- Las actividades en ambientes interiores y el juego en grupos más grandes aumentan significativamente el riesgo.
- Socializar regularmente con familias y niñes que no están tomando las precauciones adecuadas fuera del hogar, pondrá a su hije y a su familia en mayor riesgo de contraer COVID-19.
- La comunicación abierta y el establecimiento de lineamientos para su familia y para aquellas personas con quienes decide socializar ayudarán a reducir estos riesgos.
Recursos Y Referencias
- Visita el sitio de la Organización Mundial de la Salud en https://www.who.int/es/emergencies/diseases/novel-coronavirus-2019.
- Visita el sitio de los Centros para el Control y Prevención de Enfermedades en https://www.cdc.gov/spanish/ o llame al 800-CDC-INFO (800-232-4636).
- Visita el Departamento de Salud de tu estado o ciudad en línea en: https://www.cdc.gov/publichealthgateway/healthdirectories/es/healthdepartments.html Cada departamento estatal y su sitio web deben dirigirte a recursos locales como sitios de pruebas, comunicados de prensa y actualizaciones escolares.
- Contacta a tu clínica de salud tribal local.
- Accede a los Recursos del País Indígena en www.ncai.org
- Recursos sobre el COVID-19 de la Respuesta Negra en www.TheBlackResponse.org
- Accede a los Recursos del Coronavirus para la Comunidad Inmigrante en www.UnitedWeDream.org
- Accede a Elegibilidad de Inmigrantes para Programas Públicos durante el COVID-19 en www.ProtectingImmigrantFamilies.org
- Accede a la Guía del COVID-19 de Laboratorios de la Igualdad en www.EqualityLabs.org/covid19guide en múltiples idiomas: Inglés, hindi, telugu, gujarati, malayo, kannada, punjabi, urdu, nepalí, birmano, bengalí y maratí
- Accede a la La Guía del COVID-19 Centro Nacional para la Igualdad Trans en www.TransEquality.org/covid19
- Accede a la La Gente Mayor LGBT y el COVID-19 en www.lgbtmap.org//lgbt-older-adults.
- Last Mile (www.LastMile.works) proporciona consejos para las comunidades más afectadas por el virus sobre cómo mantenerse a salvo durante la pandemia. El sitio incluye guías de cómo protestar de manera segura, cómo hacer en la universidad, cómo dejar a les niñes socializar, consejos acerca de la mascarilla y cómo mantenerse segure en el trabajo.
- La Red de Respuesta de la Pandemia de Duke Health ofrece un programa gratuito de apoyo con los síntomas para cualquier persona, en cualquier lugar y de cualquier edad. No necesitas tener síntomas o COVID-19 para participar. Una persona del personal de enfermería responderá dentro de 24 horas a todes les participantes que reporten síntomas graves. El servicio es en inglés y español. Inscríbete en el Programa de Vigilancia de Salud Comunitaria para beneficiarte del monitoreo de síntomas y el seguimiento de síntomas graves.
- Richard A. Oppel Jr., Robert Gebeloff, K.K. Rebecca Lai, Will Wright and Mitch Smith, “The Fullest Look Yet at the Racial Inequity of Coronavirus,” The New York Times, July 5, 2020. Accessed on September 8, 2020, at https://www.nytimes.com/interactive/2020/07/05/us/coronavirus-latinos-african-americans-cdc-data.html.
- Sahir Doshi, Allison Jordan, Kate Kelly, and Danyelle Solomon, “The COVID-19 Response in Indian Country: A Federal Failure,” Center for American Progress, July 18, 2020. Accessed on September 8, 2020, at https://www.americanprogress.org/issues/green/reports/2020/06/18/486480/covid-19-response-indian-country/.
- Amy Green, Myeshia Price-Feeney and Samuel Dorison, “Implications for COVID-19 for LGBTQ Youth Mental Health and Suicide Prevention,” New York, New York: The Trevor Project, 2020. Accessed on September 8, 2020, at https://www.thetrevorproject.org/wp-content/uploads/2020/04/Implications-of-COVID-19-for-LGBTQ-Youth-Mental-Health-and-Suicide-Prevention.pdf.
- U.S. Department of Homeland Security, “ICE Guidance on COVID-19,” September 8, 2020. Accessed on September 8, 2020, at https://www.ice.gov/coronavirus.
- U.S. Department of Homeland Security, “ICE Guidance on COVID-19,” September 8, 2020. Accessed on September 8, 2020, at https://www.ice.gov/coronavirus.
- Centers for Disease Control and Prevention, “Lesbian, Gay, Bisexual, and Transgender Persons and Tobacco Use,” (n.d.). Accessed on September 15, 2020 at https://www.cdc.gov/tobacco/disparities/lgbt/index.htm.
- Eileen Glanton Loftus, “Examining Cancer Health Disparities in the LGBTQ Community,” September 22, 2019. Accessed on September 15, 2020, at https://www.aacr.org/blog/2019/09/22/examining-cancer-health-disparities-in-the-lgbtq-community/.
- Human Rights Campaign, “How HIV Impacts LGBTQ People,” February 2017. Accessed on September 15, 2020, at https://www.hrc.org/resources/hrc-issue-brief-hiv-aids-and-the-lgbt-community.
- U.S. Department of Health and Human Services Office of Minority Health, “Diabetes and American Indians / Alaska Natives,” December 19, 2019. Accessed on September 8, 2020, at https://minorityhealth.hhs.gov/omh/browse.aspx?lvl=4&lvlid=33.
- Donald Warne and Siobhan Wescott, “Social Determinants of American Indian Nutritional Health,” Current Developments in Nutrition 3(Supplement 2): 12–18, May 23, 2019. Accessed on September 15, 2020, at https://academic.oup.com/cdn/article/3/Supplement_2/12/5497919.
- Elise Gould and Valerie Wilson, “Black Workers Face Two of the Most Lethal Preexisting Conditions for Coronavirus — Racism and Economic Inequality,” Economic Policy Institute, June 1, 2020. Accessed on September 9, 2020, at https://www.epi.org/publication/black-workers-covid/.
- Risa Lavizzo-Mourey and David Williams, “Being Black Is Bad for Your Health,” U.S. News and World Report, April 14, 2016. Accessed on September 15, 2020, at https://www.usnews.com/opinion/blogs/policy-dose/articles/2016-04-14/theres-a-huge-health-equity-gap-between-whites-and-minorities.
- Elise Gould and Valerie Wilson, “Black Workers Face Two of the Most Lethal Preexisting Conditions for Coronavirus — Racism and Economic Inequality,” Economic Policy Institute, June 1, 2020. Accessed on September 9, 2020, at https://www.epi.org/publication/black-workers-covid/.
- Meena Venkataramanan and Juan Pablo Garnham, “Undocumented Immigrants Behind on Their Rent Are Self-Evicting Across Texas,” July 22, 2020. Accessed on September 15, 2020, at https://www.texastribune.org/2020/07/22/evictions-texas-undocumented-immigrants/
- Elise Gould and Valerie Wilson, “Black Workers Face Two of the Most Lethal Preexisting Conditions for Coronavirus — Racism and Economic Inequality,” Economic Policy Institute, June 1, 2020. Accessed on September 9, 2020, at https://www.epi.org/publication/black-workers-covid/.
- Movement Advancement Project and The National LGBTQ Workers Center, “LGBTQ People in the Workplace: Demographics, Experiences and Pathways to Equity,” n.d. Accessed on September 8, 2020, at https://www.lgbtmap.org/file/LGBT-Workers-3-Pager-FINAL.pdf.
- Lissandra Villa, “‘We’re Ignored Completely.’ Amid the Pandemic, Undocumented Immigrants Are Essential But Exposed,” TIME Magazine, April 17, 2020. Accessed on September 8, 2020, at https://time.com/5823491/undocumented-immigrants-essential-coronavirus/.
- Mapping Police Violence, “Police Violence Map,” September 6, 2020. Accessed on September 8, 2020, at https://mappingpoliceviolence.org/.
- Gina Torino, “How Racism and Microaggressions Lead to Worse Health,” University of Southern Carolina, Annenberg, Center for Health Journalism, November 10, 2017. Accessed on September 8, 2020, at https://www.centerforhealthjournalism.org/2017/11/08/how-racism-and-microaggressions-lead-worse-health.
- A T Geronimus, “The Weathering Hypothesis and the Health of African-American Women and Infants: Evidence and Speculations,” Ethnicity & Disease 2, no. 3 (1992): 207–221.
- Omar Martinez, Elwin Wu, Theo Sandfort, Brian Dodge, Alex Carballo-Dieguez, Rogeiro Pinto, Scott D. Rhodes, Eva Moya, and Silvia Chavez-Baray, “Evaluating the Impact of Immigration Policies on Health Status Among Undocumented Immigrants: A Systematic Review,” Journal of Immigrant and Minority Health 17, no. 3 (2015): 947–970. Accessed on September 8, 2020, at https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4074451/.
- Lauren M. Sauer, “What Is Coronavirus?”, Johns Hopkins Medicine, September 8, 2020. Accessed on September 8, 2020, at https://www.hopkinsmedicine.org/health/conditions-and-diseases/coronavirus.
- City of New York, “COVID-19: Symptoms and What to Do When Sick,” n.d. Accessed September 8, 2020, at https://www1.nyc.gov/site/doh/covid/covid-19-symptoms-chronic-health-risks.page.
- All references to humidity are for relative humidity, not absolute humidity.
- City of New York Health Department, “How to Protest Safely During the COVID-19 Pandemic,” June 8, 2020. Accessed September 8, 2020, at https://www1.nyc.gov/assets/doh/downloads/pdf/imm/covid-19-safe-protest.pdf.
- Alicia Adamczyk, “Housing Advocate on What to Do If You’re Being Evicted: ‘You Have Rights,’” CNBC Make It, July 2, 2020. Accessed on September 8, 2020, https://www.cnbc.com/2020/07/02/housing-advocate-on-what-to-do-if-youre-being-evicted-during-covid-19.html.
- https://www.cultureamp.com/blog/how-to-support-women-of-color-during-covid-19/
- Ashley Southall, “Scrutiny of Social-Distance Policing as 35 of 40 Arrested Are Black,” May 7, 2020. Accessed on September 8, 2020, at https://www.nytimes.com/2020/05/07/nyregion/nypd-social-distancing-race-coronavirus.html.
- Mia Mingus, “Pods and Pod Mapping Worksheet,” Bay Area Transformative Justice Collective, June 2016. Accessed on September 8, 2020, at https://batjc.wordpress.com/pods-and-pod-mapping-worksheet/.
- Alexandria Ocasio Cortez Democrat NY-14 #WeGotOurBlock, “Mutual Aid 101: Toolkit,” n.d. Accessed on September 8, 2020, at https://gdoc.pub/doc/e/2PACX-1vRMxV09kdojzMdyOfapJUOB6Ko2_1iAfIm8ELeIgma21wIt5HoTqP1QXadF01eZc0ySrPW6VtU_veyp.
- Upstream USA, “Ensuring Contraceptive Access During the COVID-19 Pandemic,” 2020. Accessed on September 8, 2020, at https://upstream.org/birth-control-covid-19/.














